острая инфекционная болезнь, характеризующаяся пятнистыми, реже папулезными высыпаниями на коже, незначительными катаральными явлениями со стороны верхних дыхательных путей и конъюнктив, увеличением периферических лимфатических узлов, особенно затылочных и латеральных шейных.
Возбудитель — вирус, содержащий РНК; чувствителен к эфиру, инактивируется при t° 56° в течение 1 ч. В замороженном состоянии сохраняет инфекционную активность в течение нескольких лет. Источник возбудителя инфекции — больной К. человек, который считается заразным с момента появления клинических симптомов болезни и в течение 5 дней от начала высыпания. Имеются данные о возможности выделения возбудителя К. из слизи верхних дыхательных путей за 1—2 нед. до появления сыпи и в течение 2—3 нед. после начала высыпания.
Заражение происходит воздушно-капельным путем. Возможна трансплацентарная передача возбудителя от больной К. беременной плоду У внутриутробно инфицированных детей вирус может выделяться в течение 11/2 лет после рождения.
Восприимчивость к К. высокая. Наиболее часто болеют дети 2—9 лет. Дети, рожденные женщинами, перенесшими К., в течение первых 6 мес. жизни невосприимчивы к этой болезни.
Возбудитель К. проникает в организм через слизистую оболочку верхних дыхательных путей. Первично размножается в шейных лимфатических узлах. Через 1 нед. после заражения попадает в кровь. В ответ на циркуляцию вируса возникают поражения лимфатической ткани, в крови появляются вируснейтрализующие антитела. Иммунитет после перенесенного заболевания пожизненный.
Инкубационный период продолжается 15—24 дня. Чаще клинические проявления возникают через 16—18 дней после контакта с больным К. Ведущий симптом болезни — розовая, пятнистая, иногда папулезная сыпь, более мелкая, чем при кори (рис.); она появляется практически одновременно на всей поверхности кожи, на неизмененном ее фоне. Иногда сыпь появляется вначале на лице и туловище и на следующий день распространяется на конечности. Локализуется сыпь преимущественно на разгибательных поверхностях рук и ног, вокруг суставов, на спине и ягодицах. Через 2—3 дня она исчезает, не оставляя пигментации и шелушения кожи. Общее состояние нарушается незначительно. Температура тела обычно субфебрильная, редко выше 38°.
Одновременно с высыпанием (иногда за 1—2 дня до него) возникают слабо выраженные катаральные явления со стороны верхних дыхательных путей и конъюнктив. На слизистой оболочке мягкого и твердого неба, щек может появиться энантема. Периферические лимфатические узлы, особенно затылочные и латеральные шейные, увеличиваются до появления сыпи и сохраняют свои размеры некоторое время после ее исчезновения. При исследовании крови наблюдаются лейкопения, относительный лимфоцитоз, иногда моноцитоз, выявляют плазматические клетки. Осложнений обычно не наблюдается. В редких случаях возможны энцефалиты и энцефаломиелиты.
У взрослых К. протекает более тяжело: с высокой температурой тела, сильными головными болями, болями в мышцах, более значительным увеличением лимфатических узлов.
Заболевание К. в первые 3 мес. беременности часто приводит к инфицированию плода, возникновению разнообразных пороков развития (например, катаракты, микрофтальмии, микроцефалии, порока сердца), нередко беременность заканчивается абортом или мертворожденном. При заболевании К. в последний месяц беременности ребенок может родиться с клиническими проявлениями болезни (врожденная К.).
Диагноз ставят на основании данных эпидемиологического анамнеза (контакт с больным К.) и характерной клинической картины. Для уточнения диагноза определяют титр вируснейтрализующих антител в сыворотке крови на 1—3-й день болезни и спустя 7—10 дней. Подтверждает диагноз нарастание титра антител в 4 раза и более.
Дифференцировать К. следует с Корью, энтеровирусными экзантемами (см. Энтеровирусные болезни) и медикаментозными сыпями (см. Лекарственная аллергия). Для кори характерны выраженная интоксикация, пятна Бельского — Филатова — Коплика на слизистой оболочке щек, пятнисто-папулезная сыпь, этапность высыпания. При энтеровирусной экзантеме часто отмечаются мышечные боли, боли в животе, рвота, периферические лимфатические узлы не увеличиваются. Медикаментозные сыпи появляются после приема лекарственных средств (например, антибиотиков, сульфаниламидов), они чаще полиморфны (папулезные, пятнистые, аннулярные, уртикарные и другие элементы) и локализуются в основном на туловище и в области суставов, сопровождаются зудом.
Лечение проводится обычно в домашних условиях. В периоде высыпания показан постельный режим. Питание обычное. Специальное лечение не проводится, иногда применяют симптоматические средства. При появлении признаков поражения ц.н.с. необходима срочная госпитализация.
Прогноз благоприятный, исключение составляют случаи поражения вирусом К. плода при заболевании К. женщины во время беременности.
При заболевании женщины К. в первые 3 мес. беременности для предотвращения рождения ребенка с пороками развития необходимо прерывание беременности. При контакте беременной с больным К. проводится повторное серологическое исследование, в случае прироста антител в 4 раза и более решается вопрос о прерывании беременности.
Профилактика включает изоляцию заболевших в течение 5 дней с момента высыпания. Дезинфекция в очаге не производится. Дети, общавшиеся с больным К., разобщению не подлежат.
Библиогр.: Анджапаридзе О.К. и Червонский Г.И. Краснуха, М., 1975; Быстрякова Л.В. Инфекционные экзантемы у детей, с. 189, Л., 1982; Нисевич Н.И. и Учайкин В.Ф. Инфекционные болезни у детей, с. 26. М., 1985.
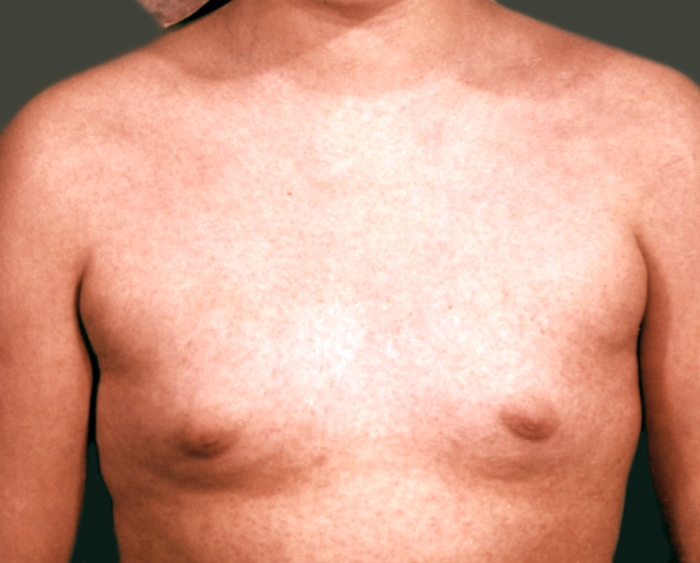
Мелкопятнистая сыпь на груди при краснухе.
II
Красну́ха (rubeola; син. краснуха коревая)
острая инфекционная болезнь, вызываемая вирусом краснухи рода рубивирусов, передающаяся воздушно-капельным путем; характеризуется кратковременной лихорадкой, кореподобной сыпью и увеличением лимфатических узлов (главным образом, затылочных).
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.