острое воспаление (серозное, гнойное, реже гнилостное) тканей пальца. Развивается обычно при попадании возбудителей гнойной инфекции (чаще золотистого стафилококка в монокультуре или в ассоциации с другими микробами) в ткани пальца при микротравме (уколы, ссадины, трещины и др.). Реже П. вызывают грамположительная и грамотрицательная палочка, кишечная палочка, стрептококк, протей, а также возбудители гнилостной инфекции и анаэробная неклостридиальная микрофлора. Почти в 75% случаев П. является гнойным осложнением микротравмы на производстве, примерно в 10% — бытовой микротравмы. Чаще П. локализуется на I, II, III пальцах правой кисти у лиц наиболее активного в трудовом отношении возраста (от 20 до 50 лет).
Возникновению П. способствуют многочисленные местные факторы: загрязнение кожи рук, воздействие на кожу раздражающих веществ, ее мацерация, систематическое увлажнение, охлаждение, вибрация, обусловливающие расстройство микроциркуляции и трофики тканей, и нарушения системы иммунитета, обмена веществ, гиповитаминоз, эндокринные заболевания и др. Экспериментально доказано, что многие химические вещества (негашеная известь, минеральные масла и др.) и металлы (медь, цинк, хром, кобальт и др.) при попадании на кожу оказывают на нее токсическое воздействие, что способствует проникновению возбудителей инфекции и возникновению панариция.
Клиническая картина зависит от формы и стадии патологического процесса, его локализации и распространенности, вирулентности возбудителя; она складывается из совокупности местных признаков. Общие проявления (повышение температуры тела, недомогание, слабость и др.) обычно выражены незначительно.
Течение гнойного воспаления при П. определяется особенностями анатомического строения пальца: обилие на небольшом протяжении функционально важных образований (сухожилий, сухожильных влагалищ, сосудов, нервов, мышц, суставов), а также дольчатость подкожной клетчатки на ладонной поверхности пальца. Наличие соединительнотканных волокон, соединяющих кожу пальца с надкостницей фаланги, способствует, с одной стороны, отграничению воспалительного процесса на протяжении пальца, с другой — распространению его вглубь к надкостнице, на сухожилия и суставы. При прогрессировании процесса в гнойное воспаление вовлекаются все анатомические образования пальца.
Постоянным местным признаком П. является боль, обычно наиболее выраженная в центре гнойного очага, особенно при локализации его на ладонной поверхности пальца, где ткани плотные, малоподатливые и обильно снабжены нервными окончаниями. Интенсивность боли зависит от стадии воспалительного процесса; она усиливается при движении пальца. Всегда наблюдаются местное повышение температуры и отек, как правило, более выраженный на тыльной поверхности пальца. Гиперемия кожи обычно нерезкая. Нарушается функция пальца и кисти. Достоверным признаком гнойного расплавления служит флюктуация, которую редко удается определить из-за глубокого расположения патологического очага.
Наиболее широкое распространение получила анатомическая классификация П., основанная на локализации патологического процесса в различных тканях пальца: кожный П., паронихия (околоногтевой П.), подногтевой, подкожный, костный, суставной, сухожильный (гнойный тендовагинит II, III, IV пальцев, гнойный тендоваганит I, V пальцев, лучевой и локтевой тенобурсит), пандактилит. Как особую форму острого воспаления тканей пальца выделяют лимфатический П. — тяжелое и опасное для жизни заболевание.
При кожном П. гнойный очаг локализуется между сосочковым слоем кожи и эпидермисом (рис. 1, а). Накапливающийся экссудат отслаивает эпидермис, в результате чего образуется пузырь, наполненный серозным, гнойным или геморрагическим содержимым и окруженный узким воспалительным валиком. Боль вначале не выражена, общее состояние не страдает. По мере накопления гноя боль усиливается, становится постоянной, пульсирующей. Вокруг пузыря появляется гиперемия, присоединяются Лимфангиит, регионарный Лимфаденит.
При подногтевом П. гнойное воспаление локализуется под ногтевой пластинкой. Оно возникает при инфицировании проникающих под ноготь колотых ран, нагноении подногтевых гематом, внедрении заноз или как осложнение паронихии. Ограничение гнойного очага неподатливой ногтевой пластинкой обусловливает резкую пульсирующую боль, усиливающуюся при надавливании на ноготь. Ногтевая пластинка приподнята, через нее просвечивает гной, при пальпации может отмечаться флюктуация. Часто подногтевому П. сопутствует лимфангиит.
При лимфатическом П. воспалительный процесс распространяется по лимфатическим сосудам и окружающим их тканям. Местные проявления обычно не выражены (небольшой отек и гиперемия кожи в области микротравмы пальца). Боль обычно незначительная. В клинической картине преобладают общие симптомы (недомогание, вялость, озноб). Температура тела повышается до 39—40°. Отмечаются выраженная тахикардия, бледность кожи, лейкоцитоз, увеличенная СОЭ. При значительном снижении реактивности организма заболевание может протекать как молниеносный сепсис.
Подкожный П. характеризуется воспалением подкожной клетчатки пальца (рис. 1, б) и является самой распространенной формой гнойного воспаления пальцев кисти. В 75—85% случаев он локализуется на ладонной поверхности ногтевых фаланг пальцев кисти, где в подкожной клетчатке в вертикальном направлении от сосочкового слоя до надкостницы проходит большое количество фиброзных тяжей, разделяющих клетчатку на своеобразные ячейки. В связи с этим гнойно-воспалительный процесс распространяется вглубь тканей. Накапливающийся экссудат сдавливает нервные окончания, вызывая сильную пульсирующую боль. Кроме того, резкое повышение давления в замкнутых ячейках вызывает нарушение микроциркуляции, что приводит к некрозу подкожной клетчатки. На ладонной поверхности средней и основной фаланг пальцев кисти подкожная клетчатка более рыхлая и содержит меньше фиброзных тяжей, поэтому при локализации патологического процесса в этой области болевой синдром выражен меньше и отек часто распространяется на тыльную поверхность. Боль является постоянным симптомом подкожного П.; она постепенно нарастает и становится нестерпимой, усиливается при опускании кисти. Точка максимальной болезненности при пальпации пуговчатым зондом соответствует расположению гнойного очага. Палец или пораженная фаланга увеличивается в объеме, кожа напряжена, гиперемирована. При тяжелом течении заболевания больной лишается сна, изнурен, температура тела повышается до 38—39°, наблюдается озноб, присоединяются лимфангиит и регионарный лимфаденит. При позднем или нерациональном лечении гнойное воспаление распространяется на кость, межфаланговый сустав, сухожильное влагалище (рис. 2), а по рыхлой клетчатке межпальцевых промежутков — на ладонь и основные фаланги соседних пальцев (рис. 3).
При костном п. в гнойно-воспалительный процесс вовлекается костная ткань фаланг пальцев (рис. 1, г). По локализации различают костный П. ногтевой, средней и основной фаланг. По этиологии выделяют первичный костный П., возникающий в результате глубоких повреждений с внедрением возбудителей инфекции в кость; вторичный, причиной которого является распространение гнойного воспаления с мягких тканей пальца на кость, и гематогенный. Некроз и гнойное расплавление кости обусловливает ее дефект или образование секвестров (рис. 4). Чаще всего поражается кость ногтевой фаланга, секвестрация которой может быть краевой, субтотальной и тотальной (рис. 5). Секвестрация при костном П. ногтевой фаланги происходит без образования секвестральной коробки в связи с тем, что репаративные процессы, обусловливающие ее формирование, не успевают развиться.
Клиническая картина костного П. в ранней стадии не отличается от таковой при подкожном П., однако вскоре симптомы становятся резко выраженными. При поражении ногтевой фаланги палец приобретает колбообразную форму; кожа на нем напряжена, блестящая, со сглаженными складками (рис. 6). Боль постоянная, палец слегка согнут, движения в межфаланговых суставах ограничены из-за боли. Общее состояние больного может быть тяжелым. Появляются головная боль, озноб, слабость, температура тела повышается до 39—40°. В гнойный процесс иногда вовлекаются прилежащие суставы и сухожилия. При самопроизвольном вскрытии костного П. или неадекватном оперативном лечении П., после мнимого непродолжительного улучшения (стихание боли, уменьшение отека) заболевание приобретает хроническое течение: появляются постоянные тупые ноющие боли, из сформировавшихся свищей не прекращается выделение гноя.
При суставном панариции в гнойно-воспалительный процесс вовлекаются параартикулярные мягкие ткани и капсула межфаланговых или пястно-фаланговых суставов. При прогрессировании деструкции процесс распространяется на костную ткань суставных концов (костно-суставной П.; рис. 1, д). Возбудители инфекции могут проникнуть в сустав гематогенным путем, однако чаще проникают через мелкие повреждения на тыле суставов, где капсула располагается поверхностно под кожей (первичный суставной П.), либо путем перехода с окружающих сустав тканей при подкожном, костном, сухожильном П. (вторичный суставной П.). Область сустава увеличивается в объеме, и пораженный палец приобретает веретенообразную форму. Межфаланговые складки кожи сглаживаются. Гиперемия и отек особенно четко выражены на тыльной поверхности сустава. Боль постоянная, резко усиливается при толчкообразном давлении по продольной оси пальца и движениях в суставе. При пункции сустава можно получить небольшое количество мутной жидкости. При костно-суставном П. поражаются суставные хрящи, наступает деструкция костной ткани, разрушаются боковые связки, возникает патологическая подвижность вплоть до подвывиха или вывиха в суставе (рис. 7), ощущается крепитация при движении. Иногда наступает самопроизвольное вскрытие сустава, чаще на тыльной поверхности — образуется свищ с гнойным отделяемым и патологическими грануляциями (рис. 8). При этом временно улучшается общее состояние больного, снижается температура тела, уменьшается отек, стихают боли. Однако выздоровления не происходит, продолжается деструкция суставных поверхностей, что в последующем, как правило, приводит к анкилозу.
Сухожильный П. (гнойный тендовагинит) — гнойное воспаление сухожильного влагалища и сухожилия (рис. 1, в). Обычно сухожилие вовлекается в патологический процесс вторично. При повреждении сухожильного влагалища (раны, микротравмы) возбудители инфекции проникают в полость последнего, что обусловливает его воспаление. Давление экссудата, быстро накапливающегося в ограниченном замкнутом пространстве сухожильного влагалища повышается, что ведет к нарушению кровообращения в сухожилии из-за сдавления его брыжейки (мезотенона). В течение 48—72 ч происходит некроз сухожилия. Ранний признак поражения сухожилия, выявляемый во время операции, — отсутствие характерного блеска. Некротазированное сухожилие становится матовым, отечным, серо-зеленой окраски, разволокняется. При гнойном тендовагините II—IV пальцев вследствие расплавления сухожильного влагалища возможен прорыв гноя в фасциально-клетчаточные пространства ладони с развитием комиссуральных флегмон, флегмоны срединного ладонного пространства кисти и др. При сухожильном панариции I и V пальцев гнойный процесс распространяется по ходу сухожильного влагалища на ладонь в лучевую и локтевую суставные сумки с развитием соответствующего тенобурсита. Иногда гнойный процесс распространяется проксимально в пространство Пирогова — Пароны, расположенное на передней поверхности предплечья над лучезапястным суставом между сухожилиями глубоких сгибателей пальцев и квадратным пронатором (рис. 9). Возможно распространение гноя из лучевой синовиальной сумки в локтевую и наоборот с развитием U-образной (перекрестной) флегмоны кисти. Заболевание начинается остро с резких болей в области пораженного пальца. Отмечается отек всего пальца, более выраженный на тыльной поверхности. Палец находится в вынужденном полусогнутом положении, попытка разгибания пальца вызывает мучительную боль. При исследовании пуговчатым зондом наибольшая болезненность определяется в проекции сухожильного влагалища на ладонной поверхности. Тяжелое общее состояние больного резко ухудшается при переходе процесса на кисть и предплечье, когда возникает U-образная (перекрестная) флегмона кисти (см. Кисть). При несвоевременном хирургическом вмешательстве наступает некроз сухожилия на большом протяжении. На ладонной поверхности пальца образуются гнойные свищи, через которые длительное время отторгаются участки секвестрированного сухожилия (рис. 10). Сгибательная функция пальца утрачивается.
Пандактилит — прогрессирующее гнойное воспаление всех тканей пальца, в т.ч. сухожилий, костей и суставов. Нередко возникает при нерациональном лечении более легких форм П. (костного, суставного, сухожильного), часто развивается при сопутствующем сахарном диабете. Палец резко увеличивается в объеме, становится отечным, напряженным, деформируется; кожа его приобретает цианотично-багровый оттенок, блестит. Формируются свищи, через которые выделяется гной, отторгаются некротизированные клетчатка, сухожилия (рис. 11). Часто наблюдается боковая патологическая подвижность и крепитация в межфаланговых суставах. После самопроизвольного вскрытия свищей общее состояние больного несколько улучшается, но выздоровления не наступает. При несвоевременном и неправильном лечении в гнойно-воспалительный процесс вовлекается кисть и даже лучезапястный сустав и предплечье.
Диагноз П. устанавливают на основании жалоб, данных анамнеза, осмотра рентгенологического и других методов исследования (термографии, трансиллюминации и др.). Важное значение для определения локализации гнойного очага имеет пальпация пуговчатым зондом. Для каждого вида П. характерна определенная зона максимальной болезненности (рис. 12). Кожный, околоногтевой и подногтевой П. диагностируют на основании характерного расположения гнойного очага. Распространение патологического процесса на подкожную клетчатку при подкожном П. нередко, удается выявить лишь во время операции. Диагноз сухожильного и суставного П. подтверждают на операции по внешнему виду сухожилий и суставных поверхностей, состоянию окружающих тканей (подкожная клетчатка, хрящевая поверхность, кость).
Рентгенодиагностака П. осуществляется методом рентгенографии в двух взаимно перпендикулярных проекциях. Предпочтительны безэкранная рентгенография мягким излучением, рентгенография с прямым увеличением изображены, Электрорентгенография. При костном П. только к концу первой недели болезни на рентгенограммах отмечается неравномерное просветление — остеопороз пораженной части фаланги. В случае прогрессирования воспалительного процесса обнаруживают деструкцию кости вплоть до полного разрушения фаланги. После стихания воспаления очертания и структура фаланги восстанавливаются через 3—5 недель. При костном П., осложненном гнойным артритом, на рентгенограммах помимо остеопороза наблюдается прогрессирующее сужение суставной полости (вследствие хондролиза суставных хрящей), неровность и нечеткость контуров суставных концов. При активно и длительно текущем костном или суставном Л. возможно просветление всех смежных костей кисти (главным образом суставных концов костей), т.е. регионарный остеопороз.
Дифференциальные диагноз основывается на особенностях клинических проявлений как отдельных видов П., так и других заболеваний с локализацией патологического процесса на пальце. Поражение пальцев возможно при рожистом воспалении, эризипелоиде, туберкулезе, актиномикозе, сибирской язве, сифилисе и др. Роже (Рожа) свойственна резко отграниченная гиперемия кожи, наличие четкого валика инфильтрации на границе со здоровой кожей, болезненность по периферии патологического очага, что не характерно для любой формы П. При Эризипелоиде на тыле пальца обычно имеется болезненная, сопровождающаяся зудом, розовато-красного цвета припухлость, четко отграниченная от неизмененной кожи. Диагностика фурункула и карбункула обычно не сложна. Фурункул возникает только на тыльной поверхности средней и основной фаланг пальца, где имеются волосяные фолликулы. Туберкулез, актиномикоз, сифилис пальцев встречаются крайне редко, характеризуются длительным течением, отсутствием выраженного болевого синдрома и наличием специфических изменений в тканях, выявляемых при морфологическом исследовании. Следует помнить, что на любом открытом участке тела может возникнуть сибиреязвенный карбункул (см. Сибирская язва), который представляет собой небольшое возвышение с пустулой, расположенное в центре умеренного отека тканей. В короткие сроки на месте пустулы возникает некроз эпидермиса с формированием в центре темного угольного цвета вдавленного струпа. Наличие такого струпа является патогномоничным для сибирской язвы. Уточнение диагноза нередко представляет большие трудности; требуются специальные исследования (бактериологическое, серологическое и др.).
Лечение больного П. должен проводить высоко квалифицированный врач-хирург. Операции при тяжелых и осложненных формах Л. следует выполнять в условиях хирургического отделения. Лечение в амбулаторно-поликлинических условиях проводится только при поверхностном расположении гнойного очага (кожный Л., паронихия, подкожный Л., подногтевой П.). При необходимости повторных операций больной должен быть госпитализирован в отделение гнойной хирургической инфекции. Консервативное лечение возможно лишь в начальной (серозно-инфильтративной) стадии Л. Широко применяют местную гипотермию, полуспиртовые повязки, солевые и содовые ванночки, УВЧ-терапию, ультразвук, электрофорез лекарственных веществ, рентгенотерапию. Эффективны антибиотики и протеолитические ферменты. Большую роль играет иммунотерапия (стафилококковый анатоксин, антистафилококковый гамма-глобулин, гипериммунная антистафилококковая плазма и др.). Переход серозно-инфильтративной стадии воспаления в гнойную является абсолютным показанием к срочной операции.
Оперативный доступ при П. должен обеспечивать возможность проведения адекватной некрэктомии (Некрэктомия), быть минимально травматичным, щадить «рабочие» поверхности пальцев для предотвращения нарушений тактильной чувствительности, образования рубцовых контрактур. Выбор доступа зависит от локализации гнойного очага (рис. 13). Оптимальными являются среднелатеральные разрезы на фалангах пальца. Операция заключается во вскрытии гнойного очага, иссечении нежизнеспособных тканей, адекватном дренировании послеоперационной раны. При локализации гнойного очага на ногтевой и средней фаланге применяют анестезию по Оберегу — Лукашевичу (рис. 14), при распространении гнойного процесса на основную фалангу — проводниково-инфильтрационную анестезию межпястных промежутков по Усольцевой. Иногда применяют другие виды анестезии (внутривенную регионарную, внутрикостную, проводниковую на уровне лучезапястного сустава) или общую анестезию. Для обескровливания операционного поля необходимо наложение жгута на основание пальца или на предплечье. Операцию завершают дренированием ран полосками перчаточной резины или микроирригаторами. После радикальной некрэктомии и дренирования раны микроирригаторами допустимо наложение первичных швов на рану, что сокращает сроки лечения. В послеоперационном периоде обязательны иммобилизация пальца и кисти в функциональном положении, антибиотикотерапия.
Лечение кожного П. заключается в полном удалении отслоившегося эпидермиса и скопившегося под ним гноя; обезболивание не требуется. После обработки пальца раствором антисептика (например, хлоргексидина) отслоившийся эпидермис тщательно иссекают остроконечными ножницами, рану обрабатывают 3% раствором перекиси водорода и накладывают повязку с антисептиками. Перед наложением повязки необходимо тщательно исследовать поверхность раны, т.к. иногда на ней можно обнаружить свищевой ход, ведущий вглубь, в подкожную клетчатку, где располагается основной гнойный очаг. В этом случае скопление гноя под эпидермисом является результатом его спонтанного прорыва через дерму из глубжележащих тканей — так называемый панариций типа запонки (рис. 1, е). Лечение его аналогично лечению подкожного П. Для профилактики рецидива кожного П. применяют лазерное и УФ-облучение. Нетрудоспособность больного в среднем 3—4 дня.
Лечение ногтевого П. хирургическое. При краевом подногтевом расположении гноя после анестезии по Оберегу — Лукашевичу ногтевую пластинку иссекают над очагом в виде клина. При ограниченном и центрально расположенном гнойном очаге показана трепанация ногтевой пластинки или частичная резекция ее проксимальных отделов. Всю ногтевую пластинку обычно удаляют только при полной ее отслойке. Средний срок нетрудоспособности 5 дней.
При лимфатическом П. необходима госпитализация больного, иммобилизация пораженной конечности, внутривенное введение антибиотиков широкого спектра действия в больших дозах. После того, как купируются общие симптомы и сформируется некротический очаг, производят его хирургическую санацию.
Лечение подкожного П. хирургическое. Лишь в самой начальной стадии может оказаться эффективным консервативное лечение (антибиотики, спиртовые повязки, УВЧ-терапия, лазерная терапия и др.), возможности которого не следует преувеличивать. Отсутствие эффекта от консервативной терапии является показанием к операции. Если больной обращается к врачу после бессонной ночи из-за болей в пальце, показано срочное оперативное вмешательство, т.к. указанная симптоматика свидетельствует, что гнойный очаг уже сформировался и консервативное лечение бесперспективно. При локализации гнойного очага на ногтевой фаланге наиболее рациональным является односторонний клюшкообразный (полуовальный) разрез, который обеспечивает хороший доступ и не нарушает функцию пальца. Применявшиеся ранее доступы (овальный, крестообразный, продольный по ладонной поверхности пальца и др.) в последующем приводят к образованию болезненных грубых втянутых рубцов, деформации ногтевой фаланги, нарушению тактильной чувствительности. На средней и основной фалангах оптимальными являются медиолатеральные разрезы по боковым поверхностям фаланг пальцев. Допустимо применение ладонно-боковых (антеролатеральных) доступов. Тщательно иссекают некротизированные ткани, рану дренируют резиновыми полосками, полихлорвиниловыми трубками или резиновым окончатым дренажем (рис. 15), накладывают повязку с гидрофильными мазями (левосином и др.), протеолитическими ферментами и др. Эффективность дренирования раны может повышаться активной аспирацией с помощью специальных устройств, а также длительным промыванием растворами дегмина, диоксидина, дегмицида, фурагина и др. Применение вакуумного или так называемого проточно-промывного дренирования позволяет расширить показания к наложению первичного шва после радикального иссечения некротизированных тканей.
При условии ранней операции, радикального иссечения нежизнеспособных тканей, применения комплекса современных средств и методов (лазерная терапия, воздействие ультразвуком, первичный шов и др.) средние сроки нетрудоспособности удается сократить до 10—12 дней.
Лечение костного П. состоит в тщательном удалении гнойно-некротических мягких тканей и нежизнеспособных фрагментов костной фаланги пальца. Доступ осуществляют такими же разрезами, как при подкожном П., однако при этом учитывают наличие свищей. Вмешательство на кости должно быть радикальным и в то же время экономным. Необходимо особенно бережно относиться к проксимальному эпифизу концевой фаланги, за счет которого происходит регенерация кости. Некротизированные участки выскабливают острой костной ложечкой. Не рекомендуется скусывание кости кусачками, т.к. при этом происходит ее раздавливание, что может способствовать распространению инфекции. Возможна резекция кости алмазным диском бормашины. Применение антибиотиков, протеолитических ферментов, наложение первичного шва позволяет сократить сроки нетрудоспособности до 10—18 дней.
Лечение суставного П. в ранней стадии состоит в пункции сустава, введении в него антибиотиков, использовании лазерной терапии. В случае отсутствия эффекта после 3—4 пункций производят операцию: вскрывают сустав двумя тыльно-боковыми разрезами, промывают его антисептическими растворами, удаляют некротизированные ткани. При гнойном расплавлении хрящей и кости их резецируют в пределах жизнеспособных тканей. Лечение костно-суставного П., являющегося осложнением костного или сухожильного П., чаще всего заканчивается ампутацией пальца. Средние сроки нетрудоспособности 19—20 дней.
Лечение сухожильного П. в первые часы может быть консервативным (пункция сухожильного влагалища, эвакуация экссудата, введение антибиотиков, лазерная терапия и др.), при неэффективности которого показана операция. Для вскрытия сухожильного влагалища применяют одно- или двусторонние среднелатеральные разрезы на средней и основных фалангах, для вскрытия «слепого конца» сухожильных влагалищ II, III или IV пальца — продольный или дугообразный разрез. После вскрытия сухожильного влагалища его промывают через полихлорвиниловый катетер раствором антисептика. Операцию завершают катетеризацией сухожильного влагалища на всем протяжении микроирригатором для промывания в послеоперационном периоде и введения антибиотиков. Для иссечения некротизированного сухожилия сгибателя пальца допустимо использование зигзагообразного разреза по ладонной поверхности, позволяющего провести полноценную ревизию сухожилия. Средние сроки нетрудоспособности в зависимости от степени поражения 10—25 дней.
Лечение пандактилита хирургическое и заключается в иссечении всех нежизнеспособных тканей с использованием лазерного скальпеля, применении абактериальной управляемой среды и других современных средств физической антисептики. В связи с тяжестью патоморфологических изменений операция часто заканчивается ампутацией или экзартикуляцией пальца. В тех случаях, когда палец удается сохранить, вследствие значительного разрушения кости и межфаланговых суставов, некроза сухожилий возникает деформация пальца и нарушается его функция. Палец фиксируется в согнутом или выпрямленном положении, кожа его рубцово изменяется, становится болезненной, резко повышается чувствительность к температурным колебаниям окружающей среды. Нефункционирующий палец мешает в работе и больные нередко настаивают на его ампутации. Средние сроки нетрудоспособности 25—30 дней.
Полноценное восстановление функции пальца и кисти имеет важное значение для социальной и трудовой реабилитации больных П. Длительная иммобилизация, грубые послеоперационжые рубцы после нерациональных разрезов, рубцевание по ходу сухожилия и в суставах приводят к тугоподвижности пальцев, нарушению их функции. Поэтому на всех этапах лечения исключительно важное значение имеет предупреждение контрактур пальцев. Рациональная иммобилизация пальцев и кисти (в функционально выгодном положении), использование съемной лонгеты, раннее применение специального комплекса ЛФК, физиотерапевтических средств и трудотерапии сокращают сроки лечения, способствуют улучшению функциональных результатов, восстановлению трудоспособности больных. Важно помнить, что у лиц некоторых специальностей (музыкант, хирург и др.) контрактура пальцев может явиться причиной потери профессии. В процессе реабилитации, в т.ч. при благоприятном прогнозе, необходимо широко применять рациональное трудоустройство больных, создавать условия для трудовой адаптации с учетом степени потери функций пальцев и кисти, стойкости и обратимости нарушений.
Прогноз в значительной мере зависит от своевременности и радикальности хирургического лечения. Ранняя операция, как правило, обеспечивает быстрое выздоровление с хорошими функциональными результатами. При костном, суставном, сухожильном П., пандактилите возникает опасность необратимой потери функции пальца.
Профилактика. Ведущую роль в профилактике П. играет предупреждение микротравм и их гнойно-воспалительных осложнений. Важное значение имеют повышение санитарной культуры населения, улучшение условий труда и быта, совершенствование техники безопасности на производстве (уход за кожей рук, защитные рукавицы, автоматизация производства и др.). Уменьшению числа заболевающих П. способствует обработка микроповреждений рук на производстве и в быту 5% спиртовым раствором йода, быстрополимеризующимися многокомпонентными антисептическими средствами типа «фуропласт» и др.
Библиогр.: Григорян А.В., Гостищев В.Б. и Костиков Б.А. Гнойные заболевания кисти, М. ,1978; Кош P. Хирургия кисти, пер. с венг., с. 326, Будапешт, 1966; Лишке А.А. и Лунегов А.И. Костный панариций у взрослых и детей, Пермь, 1977; Лыткин М.И. и Косачев И.Д. Панариций, Л., 1975; Попов В.А. и Воробьев В.В. Панариций, Л., 1986.
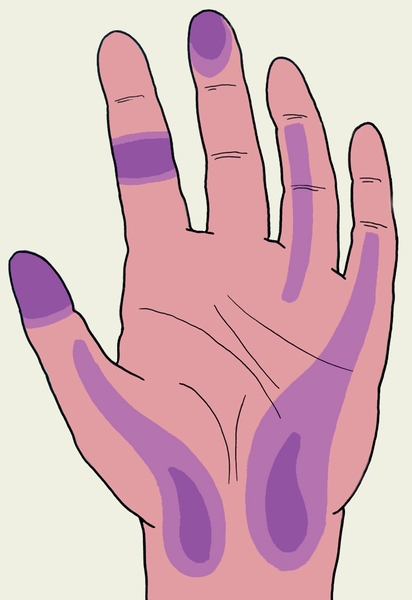
Рис. 12. Схематическое изображение зон максимальной болезненности при различных формах панариция: 1 — костном; 2 — суставном; 3 — подкожном; 4 — сухожильном; 5 — сухожильном V пальца и локтевом тенобурсите; 6 — сухожильном I пальца и лучевом тенобурсите.
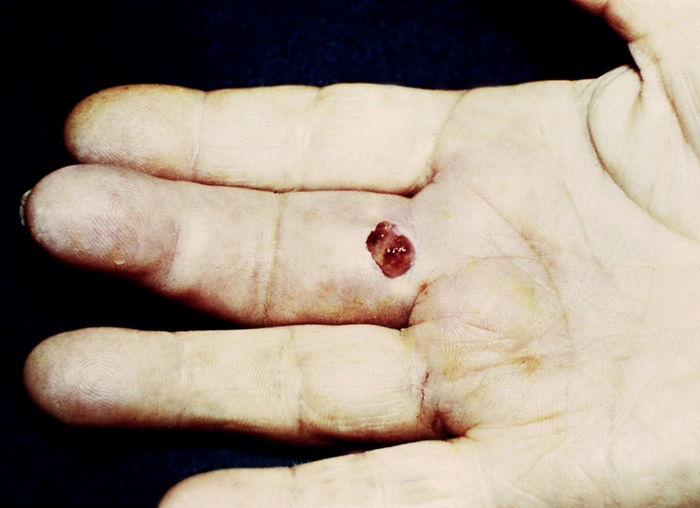
Рис. 10. Сухожильный панариций III пальца с некрозом сухожилия сгибателя: на ладонной поверхности пальца виден гнойный свищ.
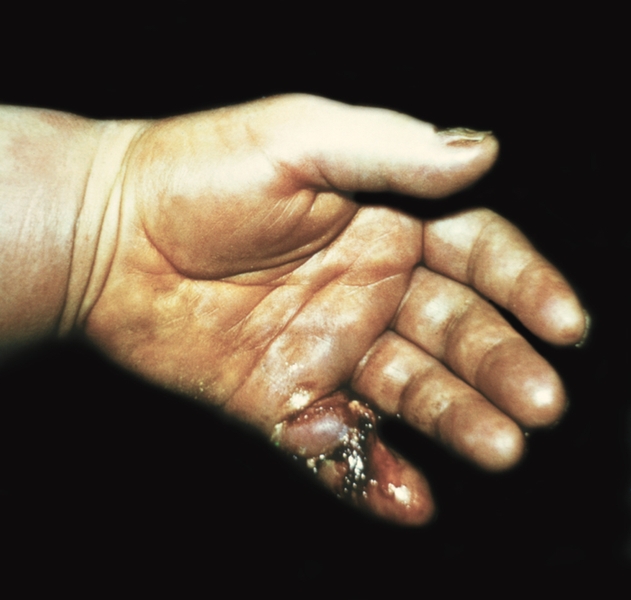
Рис. 9. Сухожильный панариций V пальца левой кисти, осложненный локтевым тенобурситом и флегмоной пространства Пирогова — Пароны.

Рис. 6. Костный панариций ногтевой фаланги II пальца левой кисти: ногтевая фаланга булавовидно утолщена, в ране обширный некроз подкожной клетчатки.
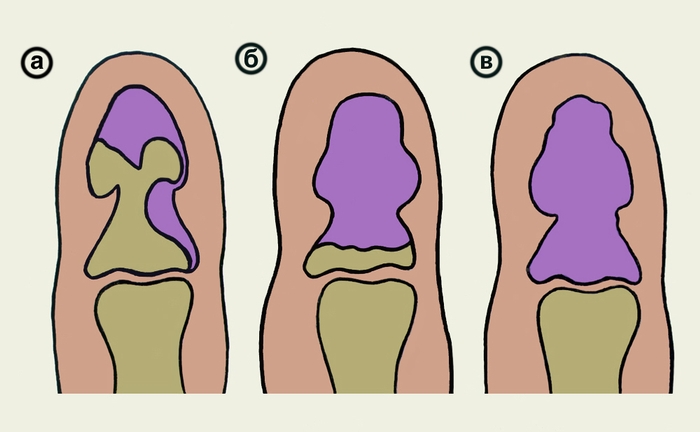
Рис. 5. Схематическое изображение деструкции и секвестрации кости при костном панариции: а — краевая; б — субтотальная; в — тотальная.
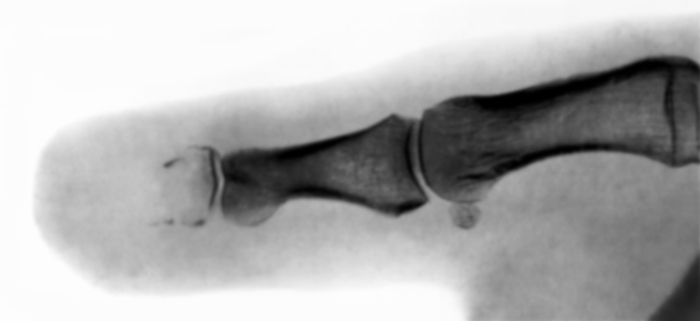 Рентгенограмма пальца при костном панариции: деструкция костной ткани ногтевой фаланги">
Рентгенограмма пальца при костном панариции: деструкция костной ткани ногтевой фаланги">Рис. 4. Рентгенограмма пальца при костном панариции: деструкция костной ткани ногтевой фаланги.
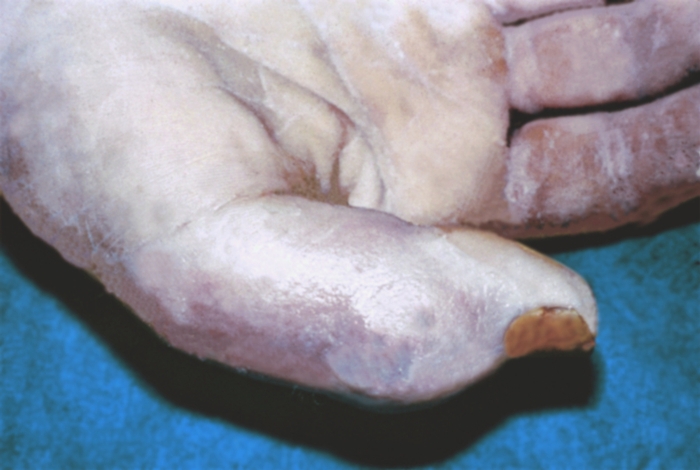
Рис. 11а). Пандактилит I пальца правой кисти: на тыльной поверхности пальца гнойный свищ.
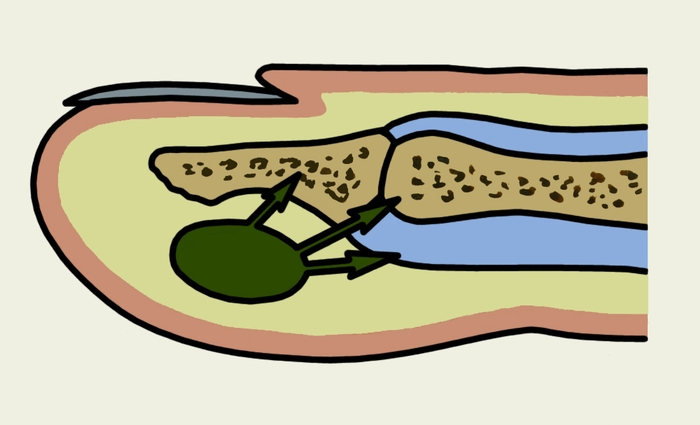
Рис. 2. Схема распространения гноя при подкожном панариции в кость фаланги, в межфаланговый сустав и в сухожильное влагалище.
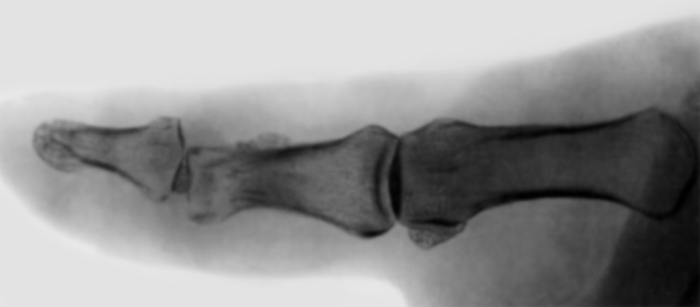
Рис. 7. Рентгенограмма пальца при костно-суставном панариции: деструкция суставных концов с подвывихом в суставе.
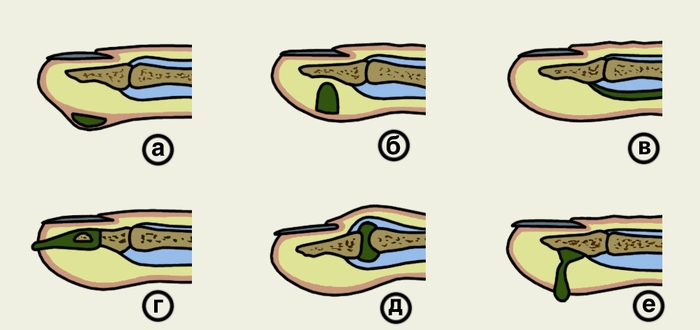
Рис. 1. Схематическое изображение различных форм панариция: а — кожный; б — подкожный; в — сухожильный; г — костный; д — суставной; е — типа запонки.
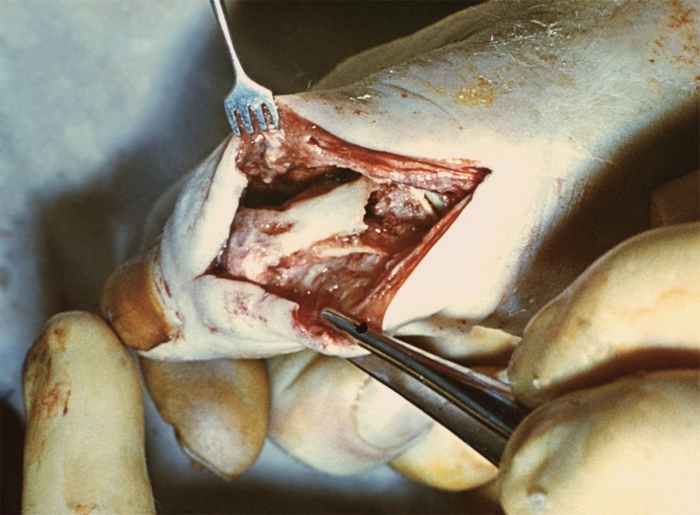
Рис. 11б). Пандактилит I пальца правой кисти: на операции видна деструкция кости основной фаланги и пястно-фалангового сустава, некроз мягких тканей.
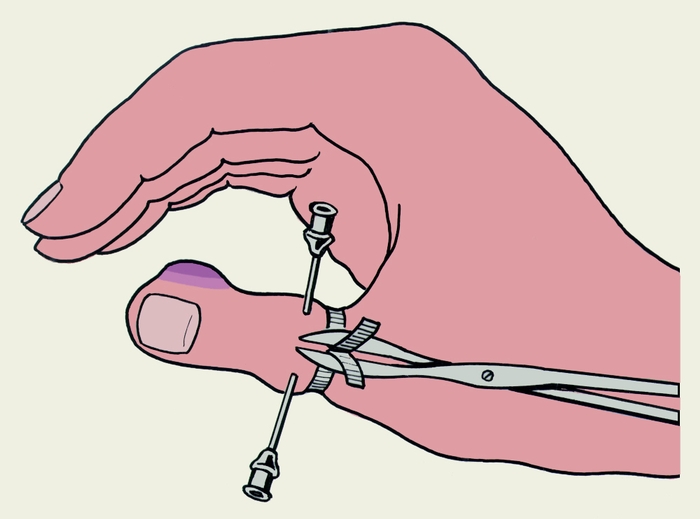
Рис. 14. Схематическое изображение анастезии по Оберсту — Лукашевичу.
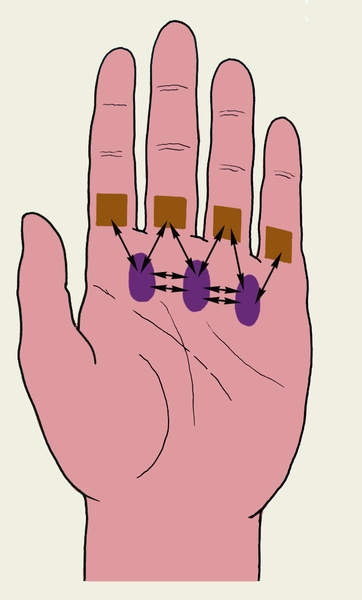
Рис. 3. Схема распространения гноя при подкожном панариции основной фаланги: направления прорыва гноя указаны стрелками.
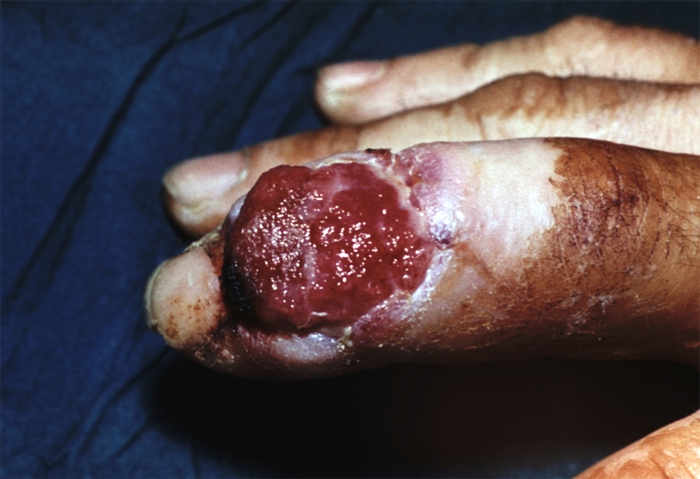
Рис. 8. Костно-суставной панариций дистального межфалангового сустава: на тыльной поверхности сустава гнойный свищ с обширными патологическими грануляциями.
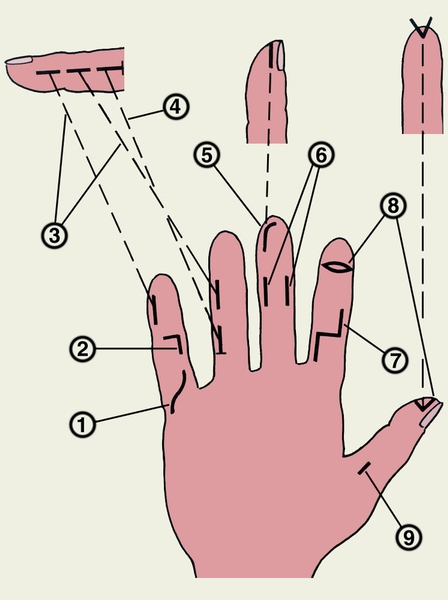
Рис. 13. Разрезы, рекомендуемые для вскрытия гнойных процессов на пальцах: 1, 2, 7 — разрезы по ладонной поверхности фаланг пальца; 3, 9 — среднелатеральные разрезы; 4 — Т-образный разрез; 5 — клюшкообразный, полулунный разрез; 6 — парные переднебоковые разрезы; 8 — поперечный эллипсообразный разрез с иссечением краев раны.
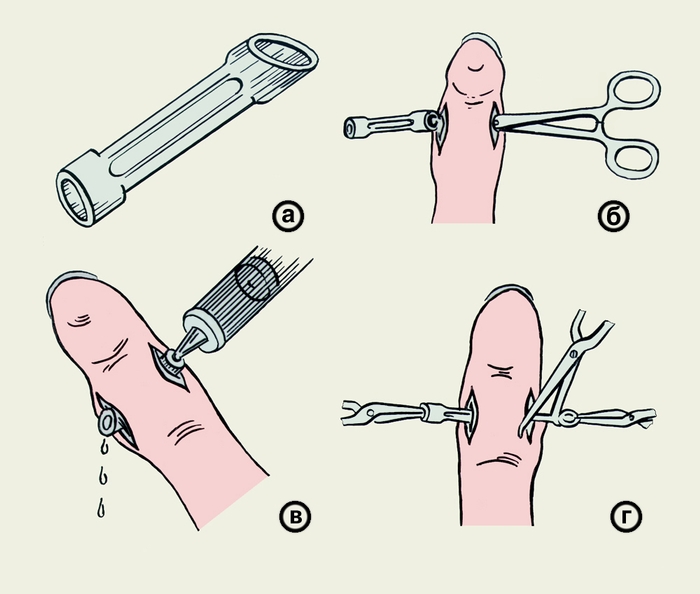 Дренирование резиновым окончатым дренажем при подкожном панариции средней фаланги: а — окончатый дренаж; б — введение дренажа в раневой канал; в — промывание раны через дренаж; г — извлечение дренажа">
Дренирование резиновым окончатым дренажем при подкожном панариции средней фаланги: а — окончатый дренаж; б — введение дренажа в раневой канал; в — промывание раны через дренаж; г — извлечение дренажа">Рис. 15. Дренирование резиновым окончатым дренажем при подкожном панариции средней фаланги: а — окончатый дренаж; б — введение дренажа в раневой канал; в — промывание раны через дренаж; г — извлечение дренажа.
II
Панари́ций
острое гнойное воспаление тканей пальца. Возникает чаще на концевой (ногтевой) фаланге (рис. 1) вследствие попадания гноеродных микробов в мелкие раны (трещины, царапины, порезы, уколы и др.). Различают П. поверхностный (кожный, околоногтевой, подногтевой) и глубокий (подкожный, сухожильный, суставной, костный). При кожном П. гной скапливается под эпидермисом (наружным слоем кожи); образуется пузырь, наполненный мутной, иногда кровянистой жидкостью; кожа вокруг пузыря краснеет. Боли обычно умеренные, главным образом ощущение жжения. Пузырь постепенно увеличивается, гнойное воспаление может переходить на глубже расположенные ткани. При околоногтевом П. гнойный пузырь образуется в коже ногтевого валика. Если гной проникает под ногтевую пластинку, П. называется подногтевым. Такой П. развивается также при уколе или попадании занозы под ноготь. В запущенных случаях гнойное воспаление может распространиться вглубь — на кость ногтевой фаланги (рис. 2).
Глубокий П., как правило, возникает на ладонной поверхности пальца, сначала под кожей. Поскольку кожа на этой стороне пальца плотная, образующийся под ней гной долго не может прорваться наружу, процесс распространяется в глубину — на сухожилие, сустав, кость, иногда поражает их одновременно. Для подкожного П. характерны постоянные стреляющие боли, особенно по ночам, при дотрагивании до пальца возникает резкая боль. Усиление ее при попытке пошевелить пальцем — выпрямить или согнуть — свидетельствует о переходе П. на сухожилие или сустав.
Любая форма П., особенно глубокий, может привести к тяжелым последствиям: гноеродные микробы могут попасть из очага воспаления по лимфатическим и кровеносным сосудам в отдаленные органы и ткани и вызвать их поражение, а также сепсис (общее заражение крови); костный П. может привести к обезображиванию ногтевой фаланги пальца, сухожильный и суставной — к неподвижности пальца; в запущенных случаях глубокого П. гной часто распространяется на ткани ладони и далее на предплечье. Поэтому очень важно своевременно (при появлении первых признаков воспаления, во всяком случае, раньше, чем боли нарушат ночной сон) обратиться к врачу. Нельзя лечить панариций своими средствами и способами, например прокалывая стенку гнойного подэпидермального пузыря. Следует иметь в виду, что гнойный пузырь может образоваться и при подкожном П., если гной просочится под эпидермис из глубины. «Домашнее» вскрытие такого, так называемого запоночного гнойника не приводит к устранению глубокого поражения, а лишь утяжеляет течение процесса. Тем более недопустимы попытки самолечения при глубоком П. такими, например, средствами, как мази, согревающие компрессы и т.д.
Людям, выполняющим работы, связанные с возможным получением микротравм, необходимо работать в защитных рукавицах. Очень важно соблюдать правила личной гигиены в быту и на производстве. При любом, даже незначительном повреждении кожи пальца следует обмыть ее спиртом или одеколоном и обработать спиртовым раствором йода; при попадании занозы нужно немедленно удалить ее. Мелкие раны, трещины, уколы, особенно возникшие на производстве, после обработки спиртовым раствором йода можно смазать клеем БФ-6, образующим защитную пленку, и надеть резиновый напальчник.
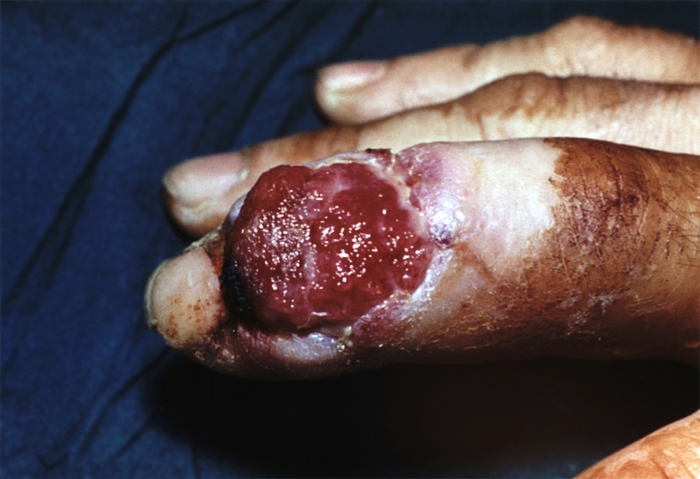
Рис. 2. Костно-суставной панариций межфалангового сустава: на тыльной поверхности сустава виден гнойный свищ с обширными патологическими изменениями ткани.
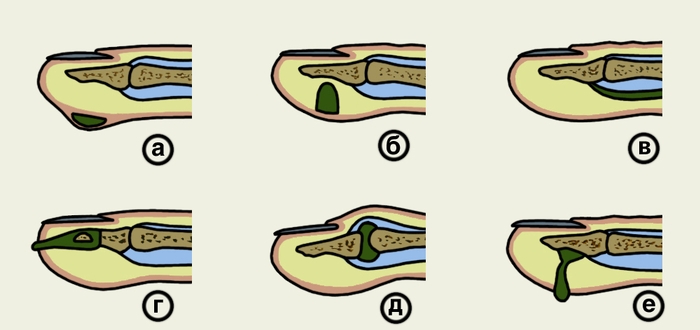
Рис. 1. Схематическое изображение различных форм панариция: а — кожный; б — подкожный; в — сухожильный; г — костный; д — суставной; е — типа «запонки».
III
Панари́ций (panaricium, лат. «ногтоеда»; искаженное греч. paronychia, от para около + onyx, onychos ноготь)
острое гнойное воспаление тканей пальца.
Панари́ций глубо́кий (р. profundum) — П., локализующийсй в подкожной клетчатки или глубжележащих тканях.
Панари́ций ко́жный (р. cutaneum) — П., локализующийся в толще кожи.
Панари́ций ко́стно-суставно́й (р. osseoarticulare) — костный П. с поражением суставной поверхности фаланги пальца.
Панари́ций ко́стный (р. osseum) — П., протекающий в форме остеомиелита фаланги пальца.
Панари́ций лимфати́ческий (р. lymphaticum; син. лимфангиит ретикулярный пальца) — П. в форме воспаления поверхностных лимфатических сосудов пальца.
Панари́ций ногтево́й (р. unguale) — П., поражающий ткани ногтя.
Панари́ций околоногтево́й (р. paraunguale) — ногтевой П., локализующийся в коже ногтевого валика.
Панари́ций перекрёстный (р. cruciatum) — сухожильный П., распространившийся с I пальца кисти на V палец или наоборот.
Панари́ций пове́рхностный (р. superficiale) — П., локализующийся в толще кожи или под ногтевой пластинкой и не распространяющийся на подлежащие ткани.
Панари́ций подко́жный (р. subcutaneum; син. П. флегмонозный) — П., протекающий в форме подкожной флегмоны.
Панари́ций подногтево́й (р. subunguale) — ногтевой П., при котором под ногтевой пластинкой образуется скопление гноя, отслаивающее ноготь.
Панари́ций суставно́й (р. articulare) — П., протекающий в форме гнойного артрита межфалангового или пястно-фалангового сустава.
Панари́ций сухожи́льный (р. tendi-neum) — П., протекающий в форме гнойного тендовагинита пальцев.
Панари́ций флегмоно́зный (р. phlegmonosum) — см. Панариций подкожный.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.