система эфферентных нейронов, тела которых располагаются в коре большого мозга, оканчиваются в двигательных ядрах черепных нервов и сером веществе спинного мозга. В составе пирамидного пути (tractus pyramidalis) выделяют корково-ядерные волокна (fibrae corticonucleares) и корково-спинномозговые волокна (fibrae corticospinales). И те, и другие являются аксонами нервных клеток внутреннего, пирамидного, слоя коры большого мозга (Кора большого мозга). Они располагаются в предцентральной извилине и прилегающих к ней полях лобной и теменной долей. В предцентральной извилине локализуется первичное двигательное поле, где располагаются пирамидные нейроны, управляющие отдельными мышцами и группами мышц. В этой извилине существует соматотопическое представительство мускулатуры. Нейроны, управляющие мышцами глотки, языка и головы, занимают нижнюю часть извилины; выше располагаются участки, связанные с мышцами верхней конечности и туловища; проекция мускулатуры нижней конечности находится в верхней части предцентральной извилины и переходит на медиальную поверхность полушария.
Пирамидный путь образуют преимущественно тонкие нервные волокна, которые проходят в белом веществе полушария и конвергируют к внутренней капсуле (рис. 1). Корково-ядерные волокна формируют колено, а корково-спинномозговые волокна — передние 2/3 задней ножки внутренней капсулы. Отсюда пирамидный путь продолжается в основание ножки мозга и далее в переднюю часть моста (см. Головной мозг). На протяжении ствола мозга корково-ядерные волокна переходят на противоположную сторону к дорсолатеральным участкам ретикулярной формации, где они переключаются на двигательные ядра III, IV, V, VI, VII, IX, X, XI, XII черепных нервов (Черепные нервы); только к верхней трети ядра лицевого нерва идут неперекрещенные волокна. Часть волокон пирамидного пути проходит из ствола головного мозга в мозжечок.
В продолговатом мозге пирамидный путь располагается в пирамидах, которые на границе со спинным мозгом образуют перекрест (decussatio pyramidum). Выше перекреста пирамидный путь содержит от 700 000 до 1 300 000 нервных волокон с одной стороны. В результате перекреста 80% волокон переходит на противоположную сторону и образует в боковом канатике спинного мозга (Спинной мозг) латеральный корково-спинномозговой (пирамидный) путь. Неперекрещенные волокна из продолговатого мозга продолжаются в передний канатик спинного мозга в виде переднего корково-спинномозгового (пирамидного) пути. Волокна этого пути переходят на противоположную сторону на протяжении спинного мозга в его белой спайке (посегментно). Большинство корково-спинномозговых волокон оканчивается в промежуточном сером веществе спинного мозга на его вставочных нейронах, лишь часть их образует синапсы непосредственно с двигательными нейронами передних рогов, которые дают начало двигательным волокнам спинномозговых нервов (Нервы). В шейных сегментах спинного мозга оканчивается около 55% корково-спинномозговых волокон, в грудных сегментах 20% и в поясничных сегментах 25%. Передний корково-спинномозговой путь продолжается только до средних грудных сегментов. Благодаря перекресту волокон в П. с. левое полушарие головного мозга управляет движениями правой половины тела, а правое полушарие — движениями левой половины тела, однако мышцы туловища и верхней трети лица получают волокна пирамидного пути из обоих полушарий.
Функция П. с. состоит в восприятии программы произвольного движения и проведении импульсов этой программы до сегментарного аппарата ствола головного и спинного мозга.
В клинической практике состояние П. с. определяют по характеру произвольных движений. Оценивают объем движений и силу сокращения поперечнополосатых мышц по шестибалльной системе (полная сила мышц — 5 баллов, «уступчивость» мышечной силы — 4 балла, умеренное снижение силы при полном объеме активных движений — 3 балла, возможность полного объема движений только после относительного устранения силы тяжести конечности — 2 балла, сохранность шевеления с едва заметным сокращением мышцы — 1 балл и отсутствие произвольного движения — 0). Оценить силу сокращения мышц количественно можно с помощью динамометра. Для оценки сохранности пирамидного корково-ядерного пути к двигательным ядрам черепных нервов используют тесты, с помощью которых определяют функцию мышц головы и шеи, иннервируемых этими ядрами, кортикоспинального тракта — при исследовании мышц туловища и конечностей. О поражении пирамидной системы судят также по состоянию мышечного тонуса и трофике мышц.
Патология. Нарушения функции П. с. наблюдаются при многих патологических процессах. В нейронах П. с и их длинных аксонах нередко возникают нарушения обменных процессов, которые приводят к дегенеративно-дистрофическим изменениям этих структур. Нарушения бывают генетически обусловленными или являются следствием интоксикации (эндогенной, экзогенной), а также вирусного поражения генетического аппарата нейронов. Для дегенерации характерно постепенное, симметричное и нарастающее расстройство функции пирамидных нейронов, в первую очередь, имеющих наиболее длинные аксоны, т.е. заканчивающихся у периферических мотонейронов поясничного утолщения. Поэтому пирамидная недостаточность в таких случаях вначале выявляется в нижних конечностях. К этой группе заболеваний относится семейная спастическая параплегия Штрюмпелля (см. Параплегия), портокавальная энцефаломиелопатия, Фуникулярный миелоз, а также синдром Миллса — односторонний восходящий паралич неясной этиологии. Он начинается обычно в возрасте от 35—40 до 60 лет центральным парезом дистальных отделов нижней конечности, который постепенно распространяется на проксимальные отделы нижней, а затем и на всю верхнюю конечность и переходит в спастическую гемиплегию с вегетативными и трофическими нарушениями в парализованных конечностях. П. с. поражается часто при медленных вирусных инфекциях, таких как Амиотрофический боковой склероз, Рассеянный склероз и др. Почти всегда в клинической картине очаговых поражений головного и спинного мозга имеются признаки нарушения функции пирамидной системы. При сосудистых поражениях головного мозга (кровоизлияние, ишемия) пирамидные расстройства развиваются остро или подостро с прогрессированием при хронической недостаточности мозгового кровообращения. П. с. может вовлекаться в патологический процесс при энцефалитах (Энцефалиты) и Миелитах, при черепно-мозговой травме (Черепно-мозговая травма) и позвоночно-спинномозговой травме (Позвоночно-спинномозговая травма), при опухолях центральной нервной системы и др.
При поражении П. с. развиваются центральные парезы и Параличи с характерными нарушениями произвольных движений. Повышаются мышечный тонус по спастическому типу (трофика мышц обычно не изменяется) и глубокие рефлексы на конечностях, снижаются или исчезают кожные рефлексы (брюшные, кремастерные), появляются патологические рефлексы на руках — Россолимо — Вендеровича, Якобсона — Ласка, Бехтерева, Жуковского, Гоффманна, на ногах — Бабинского, Оппенгейма, Чаддока, Россолимо, Бехтерева и др. (см. Рефлексы). Характерным для пирамидной недостаточности является симптом Жюстера: укол булавкой кожи в области возвышения большого пальца руки вызывает сгибание большого пальца и приведение его к указательному при одновременном разгибании остальных пальцев и тыльном сгибании кисти и предплечья. Нередко выявляется симптом складного ножа: при пассивном разгибании спастичной верхней конечности и сгибании нижней конечности исследующий испытывает вначале резкое пружинящее сопротивление, которое затем внезапно ослабевает. При поражении П. с. часто отмечаются глобальные, координаторные и имитационные Синкинезии.
Для выявления пареза легкой степени используют специальные тесты: двигательный ульнарный рефлекс Вендеровича (возможность отвести мизинец от безымянного пальца при его щипкообразном оттягивании), проба Барре (при закрытых глазах поднять вверх и фиксировать обе руки ладонями внутрь с растопыренными пальцами; на стороне пирамидной недостаточности рука быстрее устает, опускается и сгибается в локтевом и лучезапястном суставах) и др.
В зависимости от локализации патологического очага и его размеров наблюдаются различные варианты клинической картины нарушения функции П. с. При поражении коры предцентральной извилины развивается спастическая моноплегия — паралич одной верхней или нижней конечности, кисти или стопы или даже отдельных пальцев. Возможно изолированное поражение пирамидных нейронов, связанных с ядрами лицевого и подъязычного нервов. При этом развивается центральный паралич (парез) мимической мускулатуры нижней части лица, имеющей одностороннюю надъядерную иннервацию, и мышц одной половины языка. При обширном корковом очаге на наружной поверхности предцентральной извилины развивается фациолингвобрахиальный паралич. При раздражении сохранных нейронов возникают пароксизмы джексоновской эпилепсии (Джексоновская эпилепсия) или кожевниковской эпилепсии (Кожевниковская эпилепсия).
Наиболее часто П. с. поражается на уровне внутренней капсулы. При этом развивается спастический паралич конечностей на стороне, противоположной патологическому очагу. Для такой капсулярной гемиплегии характерна полная утрата произвольных движений в дистальных отделах конечностей (в кисти и стопе), типичной является поза Вернике — Манна (рис. 2): рука согнута в локтевом, лучезапястном и межфаланговых суставах, приведена к туловищу, бедро и голень разогнуты, стопа в положении подошвенного сгибания и повернута внутрь. При ходьбе паретичная нога выносится вперед, описывая полукруг (так называемая косящая походка). Спастичность, а затем и контрактура парализованных мышц возникают вследствие одновременного поражения во внутренней капсуле аксонов пирамидной и экстрапирамидной систем.
Разрушение пирамидной системы на уровне ствола головного мозга проявляется различными альтернирующими синдромами (Альтернирующие синдромы): Вебера (при поражении одной ножки мозга), Фовилля или Мийяра — Гюблера (при поражении половины моста мозга), Авеллиса, Джексона (при поражении продолговатого мозга) и др.
При разрушении спинного мозга выше шейного утолщения развивается спастическая тетраплегия, а ниже шейного утолщения (но выше поясничного утолщения) — спастическая параплегия. Двустороннее поражение корково-ядерных трактов приводит к возникновению псевдобульбарного паралича (Псевдобульбарный паралич) (пареза), одной половины поперечника спинного мозга (правой или левой) — к развитию Броун-Секара синдрома (Броун — Секара синдром).
Диагноз поражения П. с. устанавливают на основании исследования движений больного и выявления признаков пирамидной недостаточности (наличие пареза или паралича, повышения мышечного тонуса, повышения глубоких рефлексов, клонусов, патологических кистевых и стопных знаков), особенностей клинического течения и результатов специальных исследований (электронейромиографии, электроэнцефалографии, томографии и др.).
Дифференциальный диагноз пирамидных параличей проводят с периферическими парезами и параличами, которые развиваются при поражении периферических мотонейронов. Для последних характерны гипотрофия и атрофия паретичных мышц, снижение мышечного тонуса (гипо- и атония), ослабление или отсутствие глубоких рефлексов, изменения электровозбудимости мышц и нервов (реакция перерождения). При остром развитии поражения П. с. в первые несколько часов или суток нередко наблюдается снижение мышечного тонуса и глубоких рефлексов в парализованных конечностях. Связано это с состоянием Диашиза, после устранения которого наступает повышение мышечного тонуса и глубоких рефлексов. Вместе с тем пирамидные знаки (симптом Бабинского и т.п.) выявляются и на фоне признаков диашиза.
Лечение поражений П. с. направлено на основное заболевание. Применяют лекарственные препараты, улучшающие метаболизм в нервных клетках (ноотропил, церебролизин, энцефабол, глутаминовую кислоту, аминалон), проведение нервного импульса (прозерин, дибазол), микроциркуляцию (вазоактивные препараты), нормализующие мышечный тонус (мидокалм, баклофен, лиоресал), витамины группы В, Е. Широко используют ЛФК, массаж (точечный) и рефлексотерапию, направленные на снижение мышечного тонуса; физио- и бальнеотерапию, ортопедические мероприятия. Нейрохирургическое лечение проводится при опухолях и травмах головного и спинного мозга, а также при ряде острых нарушений мозгового кровообращения (при тромбозе или стенозе экстрацеребральных артерий, внутримозговой гематоме, мальформациях церебральных сосудов и др.).
Библиогр.: Блинков С.М. и Глезер И.И. Мозг человека в цифрах и таблицах, с. 82, Л., 1964; Болезни нервной системы, под ред. П.В. Мельничука, т. 1, с. 39, М., 1982; Гранит Р. Основы регуляции движений, пер с англ., М., 1973; Гусев Е.И., Гречко В.Е. и Бурд Г.С. Нервные болезни, с. 66, М., 1988; Дзугаева С.Б. Проводящие пути головного мозга человека (в онтогенезе), с. 92, М., 1975; Костюк П.К. Структура и функция нисходящих систем спинного мозга, Л. 1973; Лунев Д.К. Нарушение мышечного тонуса при мозговом инсульте, М. 1974; Многотомное руководство по неврологии, под ред. Н.И. Гращенкова, т. 1, кн. 2, с. 182, М., 1960; Скоромец Д.Д. Топическая диагностика заболеваний нервной системы, с. 47, Л., 1989; Турыгин В.В. Проводящие пути головного и спинного мозга, Омск. 1977.
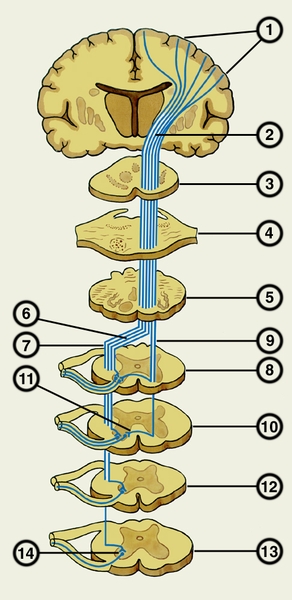 капсула; 3 — средний мозг; 4 — мост; 5 — продолговатый мозг; 6 — перекрест пирамид; 7 — латеральный корково-спинномозговой (пирамидный) путь; 8, 10 — шейные сегменты спинного мозга; 9 — передний корково-спинномозговой (пирамидный) путь; 11 — белая спайка; 12 — грудной сегмент спинного мозга; 13 — поясничный сегмент спинного мозга; 14 — двигательные нейроны передних рогов спинного мозга">
капсула; 3 — средний мозг; 4 — мост; 5 — продолговатый мозг; 6 — перекрест пирамид; 7 — латеральный корково-спинномозговой (пирамидный) путь; 8, 10 — шейные сегменты спинного мозга; 9 — передний корково-спинномозговой (пирамидный) путь; 11 — белая спайка; 12 — грудной сегмент спинного мозга; 13 — поясничный сегмент спинного мозга; 14 — двигательные нейроны передних рогов спинного мозга">Рис. 1. Схематическое изображение пирамидного пути на различных уровнях головного и спинного мозга: 1 — пирамидные нейроны коры большого мозга; 2 — внутренняя капсула; 3 — средний мозг; 4 — мост; 5 — продолговатый мозг; 6 — перекрест пирамид; 7 — латеральный корково-спинномозговой (пирамидный) путь; 8, 10 — шейные сегменты спинного мозга; 9 — передний корково-спинномозговой (пирамидный) путь; 11 — белая спайка; 12 — грудной сегмент спинного мозга; 13 — поясничный сегмент спинного мозга; 14 — двигательные нейроны передних рогов спинного мозга.
 Поза Вернике — Манна и шаговое движение парализованной нижней конечности при левостороннем гемипарезе">
Поза Вернике — Манна и шаговое движение парализованной нижней конечности при левостороннем гемипарезе">Рис. 2. Поза Вернике — Манна и шаговое движение парализованной нижней конечности при левостороннем гемипарезе.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.