скелет головы, состоящий из мозгового и лицевого (висцерального) отделов. В мозговом отделе выделяют крышу, или свод, и основание черепа. Мозговой отдел образует вместилища для головного мозга, органов обоняния, зрения, равновесия и слуха. Лицевой отдел представляет костную основу для начальниц части пищеварительной и дыхательной систем (полость рта и полость носа). Ч. определяет общую форму головы и лица.
Анатомия. Мозговой отдел Ч. составляют непарные (затылочная, клиновидная и лобная) и парные кости (височная и теменная, рис. 1, 2). Частично в него входит решетчатая кость. Топографически к мозговому отделу относятся слуховые косточки (см. Среднее ухо). Лицевому отделу принадлежат парные кости (верхняя челюсть, нижняя носовая раковина, носовая, слезная, небная, скуловая кости) и непарные (часть решетчатой кости, сошник, нижняя челюсть и подъязычная кость).
Кости Ч. имеют разнообразную, чаще неправильную форму. Некоторые из них содержат воздухоносные полости и относятся к пневматическим костям (лобная, клиновидная, решетчатая, височная и верхняя челюсть). Почти все кости Ч. образуют между собой непрерывные, практически неподвижные соединения. Основным видом соединений являются швы черепа. Суставы образуют только нижняя челюсть с височной костью и слуховые косточки между собой.
Полость черепа вмещает Головной мозг, Мозговые оболочки с кровеносными сосудами. Наружная поверхность Ч. покрыта надкостницей, а внутренняя (мозговая) — твердой оболочкой головного мозга.
Кости свода черепа относятся к плоским костям. В них различают наружную и внутреннюю пластинки компактного вещества и губчатое вещество (диплоэ), в котором проходят каналы диплоических вен. Наружная поверхность свода гладкая, а на внутренней поверхности имеются пальцевидные вдавления, ямочки грануляций паутинной оболочки головного мозга, артериальные и венозные борозды.
Основание Ч. пронизано отверстиями и каналами, через которые проходят Черепные нервы и кровеносные сосуды. Наружное основание Ч. в переднем отделе образовано костным небом и альвеолярными отростками верхних челюстей (рис. 3). В среднем отделе наружного основания прикрепляется глотка, а его переднелатеральная часть входит в состав подвисочной ямки. Последняя углубляется медиально в крыловидно-небную ямку. В среднем отделе наружного основания находятся шиловидный и сосцевидный отростки, располагается нижнечелюстная ямка. К заднему отделу наружного основания прикрепляются затылочные мышцы. По бокам от большого отверстия располагаются мыщелки, сочленяющиеся с I шейным позвонком (атлантом). Внутреннее основание Ч. разделяют на переднюю, среднюю и заднюю черепные ямки (рис. 4). Передняя черепная ямка образует крышу глазницы и часть верхней стенки полости носа; в ямке лежат лобные доли полушарий большого мозга В средней черепной ямке располагается турецкое седло, в котором лежит Гипофиз. Латеральные, углубленные отделы ямки занимают височные доли мозговых полушарий. В задней черепной ямке располагаются продолговатый мозг, мост мозга и мозжечок; в центре ее находится большое отверстие, через которое полость Ч. сообщается с позвоночным каналом (см. Позвоночник); здесь продолговатый мозг переходит в спинной мозг.
Кости лицевого отдела формируют глазницы, стенки носовой и ротовой полостей (см. Глазница, Нос, Ротовая полость). Большую часть лицевого отдела составляют Челюсти. В средней его части находится грушевидная апертура, ведущая в полость носа (рис. 1). В латеральной части лицевого отдела выступает скуловая кость, которая соединяется с отростком височной кости, образуя скуловую дугу.
У новорожденного мозговой отдел Ч. преобладает над лицевым. Поверхность костей Ч. гладкая, структура слабо дифференцирована Между костями свода имеются промежутки, заполненные соединительной тканью поэтому кости свода могут смешаться, что имеет важное значение при родах. В определенных местах эти промежутки расширяются, образуя так называемые роднички. Самый большой передний, или лобный, родничок располагается между лобными и теменными костями; он закрывается костной тканью в конце первого или начале второго года жизни. В первые годы жизни мозговой отдел Ч. быстро увеличивается, а после 7 лет его рост замедляется и к 20 годам приостанавливается. Рост лицевого отдела Ч. более равномерный и продолжительный. Швы черепа окончательно формируются к 20 годам, а в конце 3-го десятилетия жизни начинается их заращение (облитерация). В старческом возрасте все или большинство швов облитерируются, наблюдается остеопороз костей, а в некоторых случаях развиваются гиперостозы. В лицевом отделе наиболее выражена атрофия альвеолярных отростков в связи с утратой зубов.
Основными проекциями при рентгеновском исследовании Ч. — краниографии — являются боковая, прямая и аксиальная. Обзорные снимки производят в боковой и прямой пере дней проекциях. Боковой снимок дает картину всего черепа в целом. Видны контуры костей свода, швы, элементы внутреннего рельефа. В основании Ч. контурируются черепные ямки и турецкое седло. Лицевой отдел представлен суммарным изображением его анатомических образований. Прямой передний снимок позволяет получить раздельное изображение правой и левой половины черепа. В этой проекции выявляются глазницы, полость носа и околоносовые пазухи, челюсти с альвеолярными отростками и расположенными в них зубами.
Патология. Различают аномалии и пороки развития костей Ч., повреждения костей черепа и головного мозга, заболевания воспалительного характера, паразитарные поражения, а также опухоли костей свода и основания черепа.
Аномалии и пороки развития костей черепа. Существуют аномалии Ч., не вызывающие патологических изменений головного мозга, и аномалии, сочетающиеся с пороками развития головного мозга и его дериватов или создающие условия для развития патологии ц.н.с.
К первой группе относятся: непостоянные (вставочные, вормиевы) кости швов, кости родничков, островковые кости, непостоянные швы (метопический, внутритеменной, швы, разделяющие затылочную чешую, ложный), большие теменные отверстия, истончение теменной кости или теменное вдавление в виде локального отсутствия наружной костной пластинки, дырчатый Ч. и др. Как правило, эти аномалии клинически не проявляются, обнаруживаются случайно при рентгенологическом исследовании и не требуют лечения.
Аномалии и пороки развития, выделяемые во вторую группу, могут быть связаны с нарушением развития головного мозга. В случае незакрытия переднего отдела нервной трубки в эмбриональном периоде головной мозг и Ч. остаются открытыми с дорсальной стороны — краниосхиз. Это состояние сопровождается недоразвитием головного мозга вплоть до полного его отсутствия (анэнцефалия), а также приводит к образованию грыж головного мозга.
Относительно часто встречающийся порок развития Ч. — краниостеноз, являющийся следствием преждевременного синостозирования отдельных или всех швов Ч., если синостоз произошел в период внутриутробного развития. При краниостенозе наблюдаются различные изменения конфигурации Ч. (башенный, ладьевидный, клиновидный, скошенный и др.). К разновидностям краниостеноза относят черепно-лицевой дизостот, или синдром Крузона, при котором краниостеноз сочетается с недоразвитием костей лица, коротким носом, имеющим форму крючка («клюв попугая»), укорочением верхней челюсти (см. Дизостозы), экзофтальмом, косоглазием, гипертелоризмом. Наследуется по аутосомно-доминантному типу. Болезнь, или синдром, Апера характеризуется преждевременным синостозом венечного (реже ламбдовидного) шва, дисморфией лицевого Ч. (гипертелоризм, экзофтальм, плоские глазницы, арковидное небо с расщелинами), сочетающихся с синдактилией, карликовым ростом, отставанием в умственном развитии.
Изменение размеров Ч. наблюдается при микроцефалии, характеризующейся уменьшением размеров мозгового Ч. и головного мозга при нормально развитом лицевом скелете. Различают истинную микроцефалию, имеющую наследственный характер и лучевую микроцефалию, являющуюся следствием воздействия ионизирующего излучения в период внутриутробного развития. Резкое увеличение размеров мозгового черепа при нормальном лицевом обычно указывает на гидроцефалию (Гидроцефалия). Увеличение размеров Ч. возможно за счет избыточного развития вещества головного мозга без признаков гидроцефалии (мегалоцефалия, макроцефалия). Врожденная гемиатрофия головного мозга сочетается с местным утолщением склерозированных костей свода Ч., увеличением околоносовых пазух и деформацией соответствующих отделов желудочковой системы мозга.
Аномалии лицевого Ч. чаще связаны с нарушением развития зубов, неба и челюстей, а также выражаются в его асимметрии, проявляющейся неодинаковым размером глазниц, лобных и верхнечелюстных пазух, косым расположением носа, искривлением его перегородки. В некоторых случаях выявляется межчелюстная, или резцовая, кость.
Аномалии развития костей Ч. в сочетании с поражением других костей скелета характерны для ключично-черепного, челюстно-лицевого и челюстно-черепного дизостозов. Существует ряд редко встречающихся синдромов дисморфии черепа, лица, верхней и нижней челюстей, конечностей в сочетании с поражением головного мозга и других органов (например, синдромы Баллера — Герольда, Меккеля, Фримена — Шелдона).
При врожденном и приобретенном торможении или извращении остеобластического процесса и формирования костной ткани развивается деформация краниовертебральной области, нередко сочетающаяся со сдавлением продолговатого мозга, мозжечка и верхних отделов спинного мозга. Различают платибазию, базиллярную импрессию и конвексобазию (см. Краниовертебральные аномалии).
Лечение аномалий и пороков развития Ч. заключается в оперативном устранении дефектов костей Ч., приводящих к нарушению функций ц.н.с. или других жизненно важных функций, а также к декомпрессии сдавленных отделов ц.н.с. При деформации лицевого Ч. оперативное лечение в ряде случаев направлено на устранение косметических дефектов.
Повреждения костей черепа и головного мозга — см. Черепно-мозговая травма.
Заболевания. Острый воспалительный процесс в костях Ч. может протекать в виде Периостита, Остеомиелита и воспаления вен костей свода (тромбофлебита).
Периостит чаще всего является следствием травмы, реже он развивается в результате распространения на кости Ч. воспалительного процесса из мягких тканей, околоносовых пазух или при отите, мастоидите и др. Местно развивается картина Абсцесса либо флегмоны (Флегмона). Обычно наблюдается выраженный отек мягких тканей, однако не распространяющийся за границы прикрепления сухожильного шлема. Лечение комбинированное: оперативное вмешательство (разрез с контрапертурами на уровне прикрепления сухожильного шлема) дополняют консервативными мероприятиями (назначение антибиотиков, сульфаниламидов, общеукрепляющих средств). Прогноз благоприятный.
Рассматривают остеомиелит костей Ч. эндогенного (гематогенного) или экзогенного (вторичного) происхождения. Гематогенный остеомиелит встречается редко при распространении возбудителей инфекции (стафилококков, стрептококков и др.) из гнойного очага другой локализации. Экзогенный или раневой остеомиелит возникает при непосредственном переходе возбудителей инфекции в кости Ч. из гнойника в мягких тканях Ч., околоносовых пазух, абсцессов мозга, а также при проникающих огнестрельных ранениях (раневой остеомиелит). Лечение комплексное с применением антибактериальных и симптоматических средств. При неэффективности консервативного лечения и образовании секвестров производят удаление секвестров или резекцию пораженного участка кости черепа. Прогноз при своевременном лечении, как правило, благоприятный. Через 6—12 мес. после оперативного вмешательства при отсутствии признаков воспаления показана краниопластика.
Тромбофлебит диплоических вен костей Ч. возникает при нагноении мягких тканей Ч. или тромбозе синусов твердой мозговой оболочки с нагноением (см. Тромбоз сосудов головного мозга). Клинически протекает с явлениями сепсиса, сочетающимися с симптомами поражения мозга. Лечение заключается в назначении антибиотиков и симптоматических средств. Прогноз серьезный.
Туберкулез костей Ч. обычно развивается вторично (см. Туберкулез внелегочный (Туберкулёз внелёгочный), туберкулез костей и суставов). Различают ограниченную (перфорирующую) и прогрессивно инфильтрирующую формы. В первом случае образуется безболезненная припухлость (чаще в лобной или теменной областях), которая постепенно увеличивается и размягчается, формируя холодный абсцесс. Затем открывается свищ с гнойным отделяемым. При прогрессивно инфильтрирующей форме размеры припухлости быстро увеличиваются. Диагноз основан на клинико-рентгенологических данных с использованием гистологического и иммунобиологического методов исследования. Лечение специфическое, при формировании холодного абсцесса и свищей — оперативное.
Сифилис костей Ч. встречается редко. Костные поражения наблюдаются во вторичном и третичном периодах заболевания. Во вторичном периоде возникают локальные периоститы. Основным элементом поражения кости в третичном периоде сифилиса является специфическая инфекционная гранулема — гумма. Различают солитарные, субпериостальные, центральные (костномозговые) и множественные мелкие гуммы. Гуммозные поражения состоят из деструкции кости в сочетании с гиперостотическими, часто многослойными, наслоениями. Гуммозный периостит разрушает наружную костную пластинку костей свода, образуя узорчатый рисунок на краниограммах. Субпериостальные гуммы выглядят как блюдцеобразные дефекты костей свода. Диагноз основан на клинико-рентгенологических данных и результатах серологических реакций. Лечение специфическое (см. Сифилис).
Основным в дифференциальном диагнозе микозов и паразитарных поражений костей черепа является идентификация микроорганизмов. Актиномикоз костей черепа встречается редко. Отмечаются признаки хронически протекающего воспалительного поражения костей Ч. с наличием в мягких тканях головы характерного актиномикотического инфильтрата, свищей с типичным отделяемым. Бластомикоз, кокцидиомикоз, криптококкоз, нокардиоз встречаются значительно реже актиномикоза и характеризуются локальными костными деструкциями. Основу лечения составляет иммунотерапия, дополнительно применяют антибактериальные и общеукрепляющие средства. При неэффективности консервативного лечения прибегают к иссечению очага поражения.
Поражение костей Ч. при эхинококкозе наблюдается редко. Локализуется эхинококк в лобной кости, глазнице, реже — в теменной, височной костях и костях основания черепа. Первично паразит находится в губчатом веществе кости, реже — в придаточных пазухах носа (Придаточные пазухи носа). При разрушении пластинок компактного вещества образуются сотовидные дефекты костной ткани, через которые пузыри эхинококка проникают в мягкие покровы Ч., в глазницу, полость носа, располагаются эпидурально и субдурально, вторично сдавливая головной мозг. Прорыв эхинококковой кисты наружу сопровождается образованием свища. В диагностике большое значение имеют иммунобиологические реакции (см. Эхинококкоз). Лечение — оперативное: удаление всех кист эхинококка.
Опухоли костей Ч. разделяют на первичные и вторичные (прорастающие или метастатические), характеризующиеся доброкачественным или злокачественным ростом. В эмбриональном развитии кости свода из первично перепончатого Ч. сразу переходят в костный Ч., а кости основания Ч. сначала превращаются в хрящевую, а затем в костную ткань. Разное поэтапное эмбриональное развитие костей свода и основания Ч. обусловливает различный характер опухолевых процессов в них.
Опухоли костей свода черепа. Среди первичных доброкачественных опухолей костей свода Ч. наиболее часто встречаются остеомы и гемангиомы. Остеома развивается из глубоких слоев периоста. Ее возникновение связано с нарушением эмбрионального развития и формирования кисти. При росте из наружной и внутренней пластинок коечного вещества образуется компактная остеома, а из губчатого вещества — губчатая (спонгиозная) или смешанная форма остеомы. Возможно также развитие остеоид-остеомы. Остеомы, как правило бывают одиночными, реже — множественными. В костях Ч. преобладают компактные остеомы. Они характеризуются медленным ростом, клинически могут долго не проявляться, иногда их случайно обнаруживают при рентгенологическом исследовании (рис. 5). При наличии клинической симптоматики лечение оперативное — удаление остеомы. Прогноз благоприятный.
Гемангиома костей черепа встречается редко. Локализуется в губчатом веществе лобной и теменных (реже затылочных) костей. В костях свода Ч. обычно развивается капиллярная (пятнистая) гемангиома, реже кавернозная или рацемозная форма. Клинически гемангиома часто протекает бессимптомно и выявляется случайно на рентгенограмме (рис. 6). При этом целость костной пластинки, что важно для лучевого или хирургического лечения, уточняется по данным аксиальной компьютерной томографии (рис. 7).
Доброкачественные новообразования в мягких тканях головы могут вторично локально разрушать кости свода Ч. Дермоидные кисты (см. Дермоид) располагаются обычно у наружного и внутреннего угла глаза, в области сосце видного отростка, по ходу сагиттального и венечного шва и др. Они находятся под апоневрозом, что обусловливает развитие узур кости Ч., краевых дефектов блюдцеобразной формы с последующей полной деструкцией всех слоев кости. В редких случаях дермоидная киста развивается в диплоэ на рентгенограммах Ч. видна полость с ровными стенками.
Холестеатома может располагаться в мягких тканях головы, чаще всею под апоневрозом. При этом образуются обширные дефекты наружной костной пластинки и диплоэ с четкими фестончатыми краями и краевой полосой остеосклероза. Холестеатома, располагающаяся в диплоэ, рентгенологически идентична дермоиду или тератоме. Лечение оперативное. Прогноз благоприятный.
Вторичные доброкачественные опухоли костей свода представлены менингиомами (арахноидэндотелиомами), врастающими из оболочки мозга в кости свода и основания черепа. Менингиома прорастает кости по ходу каналов остеонов, образуя участки разрушения и утолщения костной ткани вследствие активной пролиферации остеобластов. Формирование такого местного гиперостоза происходит при оссальном (инфильтративном) или оссальноузловом типе роста менингиомы. Поверхность кости становится бугристой, равномерные спикулы расположены перпендикулярно к плоскости кости. Гиперостоз локализуется в местах сращения твердой мозговой оболочки с костью (по сагиттальному шву, крыльям клиновидной кости и др.). В редких случаях преобладают явления разрушения опухолью кости и замещение ее массой опухоли. Клиническое течение менингиом длительное. В 7—10% происходит малигнизация опухоли с изменением структуры кости и мягких тканей (рис. 8). Лечение оперативное, нередко в комплексе с лучевым. Прогноз, в основном, благоприятный.
К первичным злокачественным опухолям костей свода Ч. относят остеогенную саркому. Однако чаще встречается вторичная саркома, развивающаяся из надкостницы, твердой оболочки головного мозга, апоневроза и околоносовых пазух. Саркомы развиваются в молодом возрасте, отличаются большими размерами и незначительной склонностью к распаду, быстро прорастают твердую мозговую оболочку и дают метастазы. На рентгенограмме очаг поражения имеет неровные очертания, с пограничным остеосклерозом; при прорастании опухоли за пределы коркового вещества появляется лучистый периостит в виде веерообразно расходящихся костных спикул (рис. 9). Так как остеогенная саркома развивается из примитивной соединительной ткани, способной к образованию кости и опухолевого остеоида, то в рентгенологической картине сочетаются остеолитические и остеобластические процессы, что отчетливо видно на компьютерных томограммах (рис. 10). Назначают противоопухолевые средства и лучевую терапию, в ряде случаев показано оперативное лечение.
Кости свода черепа поражаются при миеломной болезни (см. Парапротеинемические гемобластозы) в виде солитарного очага (плазмоцитомы), реже наблюдается диффузное поражение. Одновременно могут выявляться патологические очаги в ребрах, костях таза, позвоночнике, трубчатых костях, грудине. Характерно нарушение белкового обмена в виде парапротеинемии: по увеличению количества глобулинов дифференцируют α-, β- и γ-плазмоцитомы. Иногда опухоль прорастает в прилежащие ткани (например, в твердую оболочку головного мозга). Основным клиническим симптомом являются боли в пораженных костях. Диагноз устанавливают на основании клинических и лабораторных данных, результатов исследования пунктата костного мозга и рентгенологической картины. Лечение заключается в назначении противоопухолевых средств и проведении лучевой терапии. Иногда показано оперативное вмешательство. Прогноз неблагоприятный.
Метастазирование в кости свода черепа наблюдается при первичном раке легкого, молочной железы, щитовидной и паращитовидной желез, почки, предстательной железы. Примерно в 20% случаев в кости Ч. метастазирует злокачественная Меланома слизистой оболочки рта и носоглотки, сетчатки и др. Очаги деструкции кости локализуются в губчатом веществе кости и имеют широкую зону склероза, которая отодвигается кнаружи по мере увеличения метастаза (рис. 11). Метастазы аденокарциномы почки характеризуются локальной деструкцией кости с образованием узлов интра- и экстракраниально (рис. 12). Множественные литические мелкоочаговые метастазы разной конфигурации в костях свода Ч., напоминающие множественные очаги при миеломной болезни, наблюдаются при злокачественной хромаффиноме надпочечников, средостения, печени (см. Хромаффинома).
Опухоли костей основания черепа. В костях основания Ч. кроме описанных выше могут наблюдаться Фиброма, хондрома (см. Хрящ), остеобластокластома (см. Кость), хордома, юношеская ангиофиброма, Цилиндрома. Деструкцию костей основания Ч. вторично вызывают опухоли внутричерепных образований. Так, Аденома гипофиза, краниофарингиомы сопровождаются увеличением размеров турецкого седла, изменением его конфигурации, структуры и появлением петрификатов. Большинство опухолей дизонтогенетического характера (хордомы, хондромы и др.) сопровождаются формированием массивных коралловидных обызвествлений (рис. 13) без локальной костной деструкции. При глиоме, менингиоме канала зрительного нерва, а также нейрофиброматозе расширяется зрительный канал на стороне поражения с умеренным склерозом или остеопорозом краев его отверстия. Опухоль тройничного узла вызывает костную деструкцию медиальных отделов средней черепной ямки, верхнего края и верхушки пирамиды височной кости с расширением овального и (редко) круглого отверстий. Внутриорбитальные и параселлярные опухоли в ряде случаев приводят к расширению верхней глазничной щели. При невриномах слухового нерва увеличиваются размеры внутреннего слухового прохода и отмечается деструкция верхушки пирамиды височной кости.
Обычно первичные и вторичные опухоли основания Ч. сопровождаются сходными клиническими проявлениями, поэтому в диагностике важное значение имеют результаты рентгенологического исследования и биопсии. Используются данные церебральной ангиографии, рентгеноконтрастного исследования ликворной системы, компьютерный томографии и ядерно-магнитно-резонансной томографии.
Лечение опухолей костей основания Ч. — оперативное в сочетании с лучевой терапией. Прогноз всегда серьезен и зависит от вида, локализации опухоли и стадии процесса.
Операции. Оперативные вмешательства на Ч. производят при различных патологических процессах, развивающихся как в костях Ч., так и в его полости. Необходимым этапом подавляющего большинства оперативных вмешательств при различной внутричерепной патологии является трепанация черепа. Ее подразделяют на резекционную, когда после операции в черепе образуется незакрытый костный дефект, и костнопластическую с выкраиванием лоскутов мягких тканей и кости, которые после окончания операции укладывают на место (аутопластика); в ряде случаев дефект кости закрывают аллопластическим материалом (чаще протакрилом) или консервированной гомокостью. При остеомиелите костей Ч. проводят широкую резекцию измененной кости, что обеспечивает прекращение гнойного процесса. При первичных опухолях костей Ч. показано максимально возможное их удаление в пределах видимо неизмененной костной ткани, которое при злокачественных и радиочувствительных доброкачественных опухолях дополняют лучевой терапией. В некоторых случаях, например при остеодистрофических костных процессах, сопровождающихся значительными разрастаниями костной ткани, оперативное вмешательство предпринимают с косметической целью, оно включает удаление патологических очагов и последующую костную пластику. При краниостенозе производят оперативные вмешательства на костях свода черепа, заключающиеся в их рассечении на отдельные фрагменты или резекции участков костей Ч., что обеспечивает обычно хорошую декомпрессию. К хирургическим вмешательствам на черепе условно относятся операции при черепно-мозговых грыжах, операции при гипертелоризме (см. Дизостозы); вмешательства на околоносовых пазухах носа; операции на челюстях и др.
Библиогр.: Анатомия человека, под ред. М.Р. Сапина, т. 1, с. 44, М., 1986; Ахмедов Б.П. Метастатические опухоли, М., 1984; Верещагин Н.В. и др. Компьютерная томография мозга, М., 1986; Волков М.В. Болезни костей у детей, М., 1985; Дмитриева B.C. и Орлов В.К. Врожденные передние и базальные черепно-мозговые грыжи, М., 1987; Дьяченко В.А. Рентгеноостеология, М., 1954; Коновалов А.Н. и Корниенко В.Н. Компьютерная томография в нейрохирургической клинике, М., 1985; Копылов М.Б. Основы рентгенодиагностики заболеваний головного мозга, М., 1968; Лагунова И.Г. Клинико-рентгенологическая диагностика дисплазий скелета, М., 1989; Лазюк Г.И., Лурье И.В. и Черствой Е.Д. Наследственные синдромы множественных врожденных пороков развития, М., 1983; Ромоданов А.П., Станиславский В.Г. и Верхоглядова Т.П. Саркомы головного мозга, М., 1977; Самойлов В.И. Диагностика опухолей головного мозга, Л., 1985; Соловко А.Ю. и Воронцов И.М. Гемангиомы, Киев, 1980; Сперанский В.С. Основы медицинской краниологии, М., 1988; Трапезников Н.Н. и др. Опухоли костей, М., 1986.
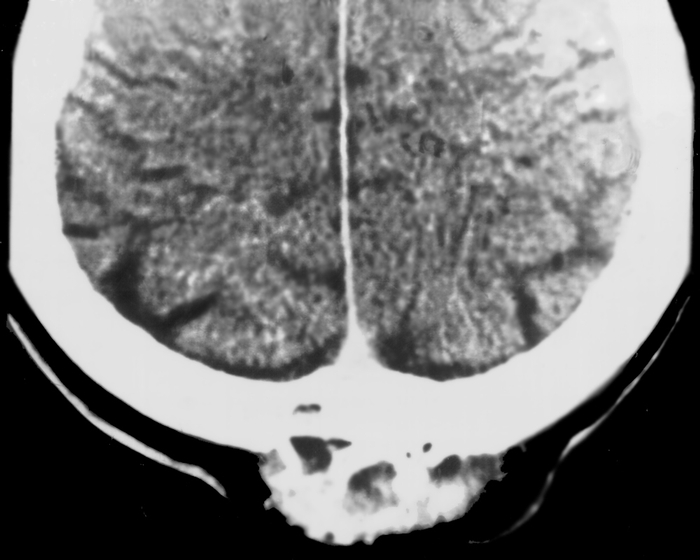
Рис. 10. Аксиальная компьютерная томограмма больного с остеогенной саркомой в теменно-затылочной области: опухоль врастает в мягкие ткани головы с образованием остеоидной и костной ткани в массе опухоли.
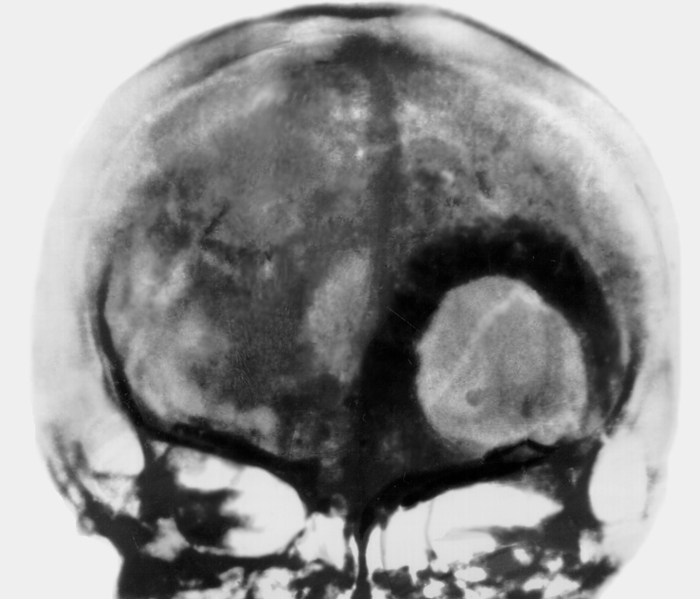 рентгенограмма черепа больного с метастазом рака паращитовидной железы в чешую лобной кости слева: имеется круглый очаг деструкции, окруженный широкой зоной остеосклероза">
рентгенограмма черепа больного с метастазом рака паращитовидной железы в чешую лобной кости слева: имеется круглый очаг деструкции, окруженный широкой зоной остеосклероза">Рис. 11. Переднезадняя рентгенограмма черепа больного с метастазом рака паращитовидной железы в чешую лобной кости слева: имеется круглый очаг деструкции, окруженный широкой зоной остеосклероза.
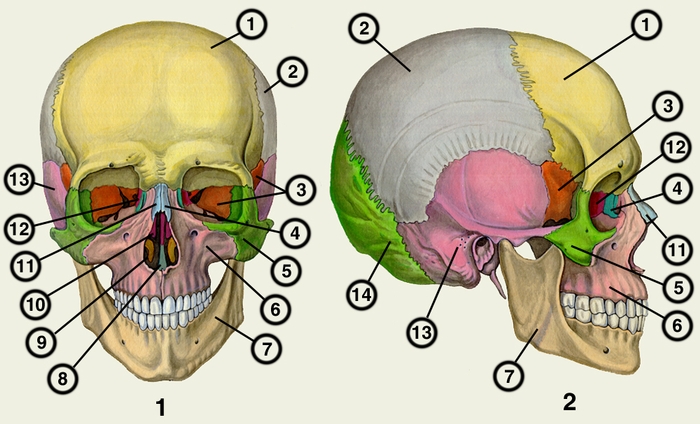 вид спереди, рис. 2 — вид сбоку): 1 — лобная кость; 2 — теменная кость; 3 — клиновидная кость; 4 — слезная кость; 5 — скуловая кость; 6 — верхняя челюсть; 7 — нижняя челюсть; 8 — сошник; 9 — нижняя носовая раковина; 10, 12 — решетчатая кость; 11 — носовая кость; 13 — височная кость; 14 — затылочная кость">
вид спереди, рис. 2 — вид сбоку): 1 — лобная кость; 2 — теменная кость; 3 — клиновидная кость; 4 — слезная кость; 5 — скуловая кость; 6 — верхняя челюсть; 7 — нижняя челюсть; 8 — сошник; 9 — нижняя носовая раковина; 10, 12 — решетчатая кость; 11 — носовая кость; 13 — височная кость; 14 — затылочная кость">Рис. 1, 2. Череп человека (рис. 1 — вид спереди, рис. 2 — вид сбоку): 1 — лобная кость; 2 — теменная кость; 3 — клиновидная кость; 4 — слезная кость; 5 — скуловая кость; 6 — верхняя челюсть; 7 — нижняя челюсть; 8 — сошник; 9 — нижняя носовая раковина; 10, 12 — решетчатая кость; 11 — носовая кость; 13 — височная кость; 14 — затылочная кость.
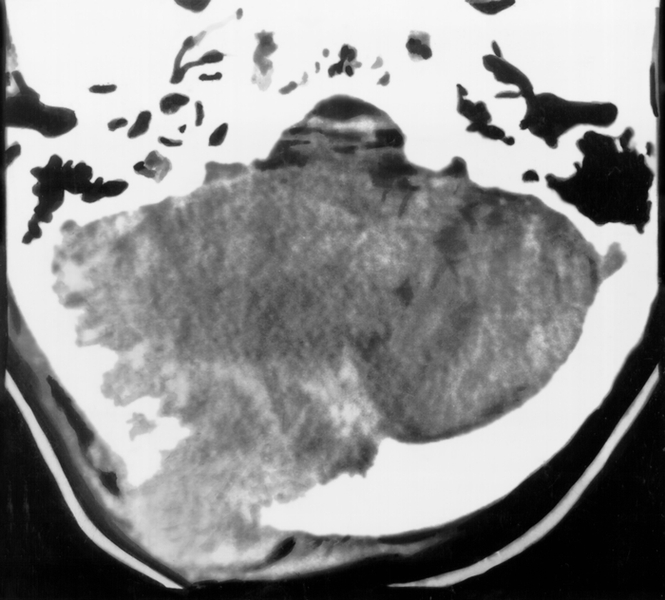
Рис. 12. Аксиальная компьютерная томограмма при метастазе аденокарциномы почки в чешую затылочной кости: справа видна локальная деструкция кости, интракраниальные узлы опухоли и в прилежащих мягких тканях головы.
 петрификат на скате и ретросупраселлярно (указан стрелкой)">
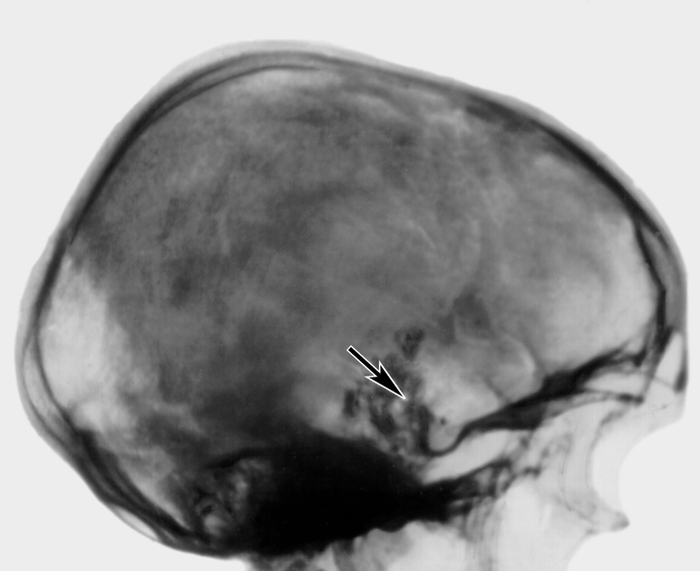
петрификат на скате и ретросупраселлярно (указан стрелкой)">Рис. 13. Боковая рентгенограмма черепа больного с хордомой основания черепа без признаков гипертензии: обширный коралловидный петрификат на скате и ретросупраселлярно (указан стрелкой).
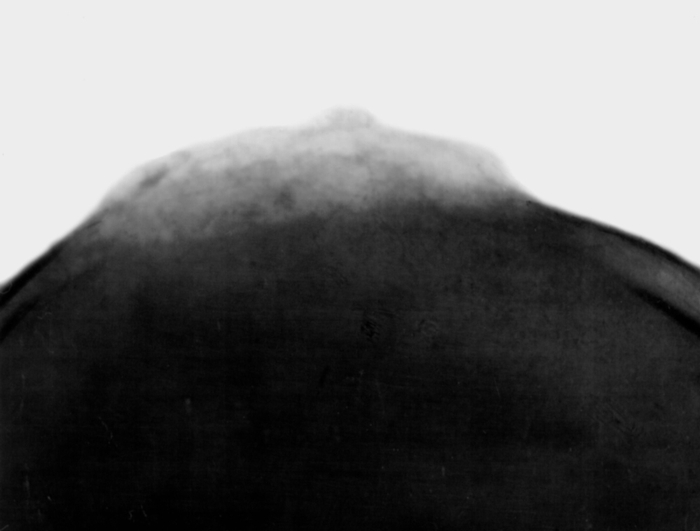
Рис. 8. Прицельная (тангенциальная) рентгенограмма теменной кости у больного с малигнизацией менингиомы: бесструктурное изменение и расслоение костной ткани с преобладанием процессов деструкции.
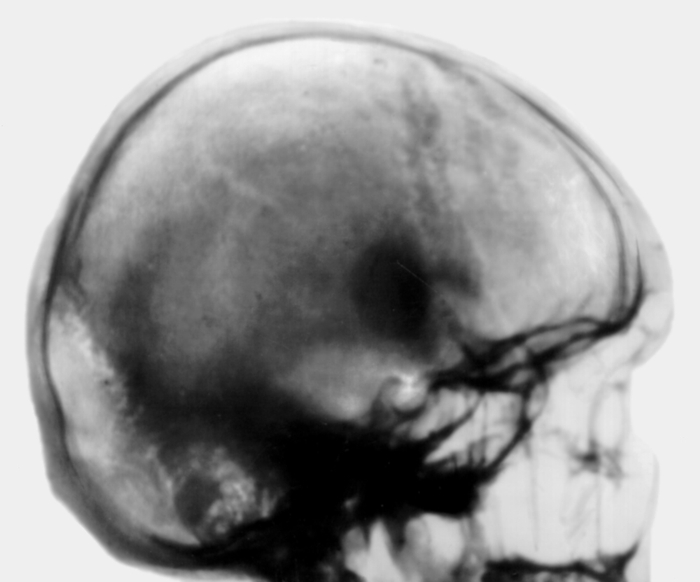 Рентгенограмма черепа больного при компактной остеоме теменно-височной области: боковая рентгенограмма, на которой видно уплотнение костной ткани овальной формы, признаков гипертензии нет">
Рентгенограмма черепа больного при компактной остеоме теменно-височной области: боковая рентгенограмма, на которой видно уплотнение костной ткани овальной формы, признаков гипертензии нет">Рис. 5а). Рентгенограмма черепа больного при компактной остеоме теменно-височной области: боковая рентгенограмма, на которой видно уплотнение костной ткани овальной формы, признаков гипертензии нет.
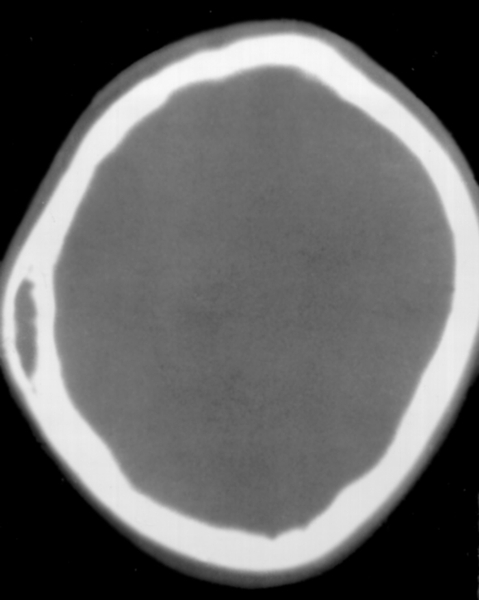
Рис. 7. Аксиальная компьютерная томограмма (в костном режиме) при гемангиоме левой теменной кости: имеется линзовидный участок пониженной плотности, соответствующий локализации гемангиомы в губчатом слое кости, наружная и внутренняя костные пластинки не изменены.
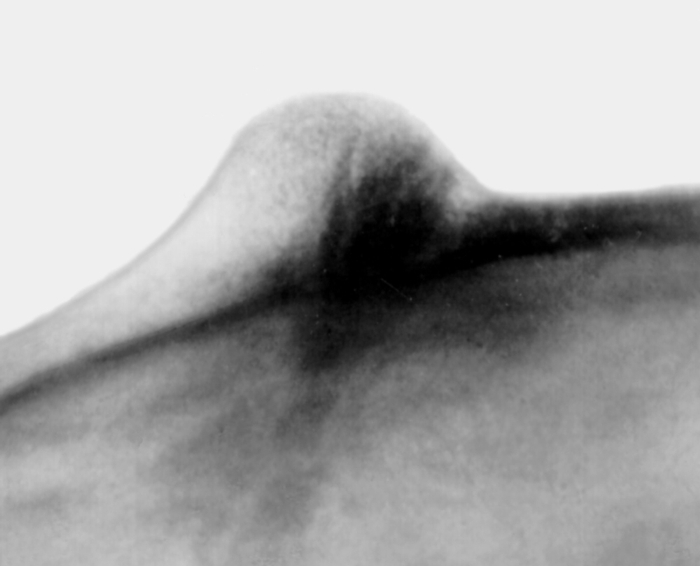
Рис. 5б). Рентгенограмма черепа больного при компактной остеоме теменно-височной области: прицельная (тангенциальная) рентгенограмма черепа, на которой видна структура компактной остеомы, расположенной в губчатом слое кости и наружной костной пластинке.
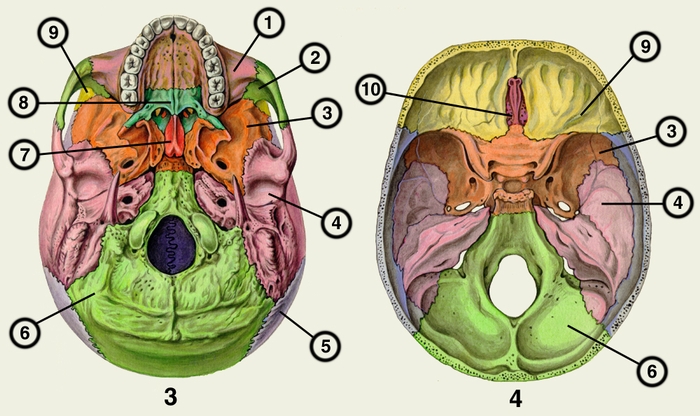
Рис. 3, 4. Череп человека (рис. 3 — наружная поверхность основания черепа; рис. 4 — внутренняя поверхность основания черепа): 1 — верхняя челюсть; 2 — скуловая кость; 3 — клиновидная кость; 4 — височная кость; 5 — теменная кость; 6 — затылочная кость; 7 — сошник; 8 — небная кость; 9 — лобная кость; 10 — решетчатая кость.
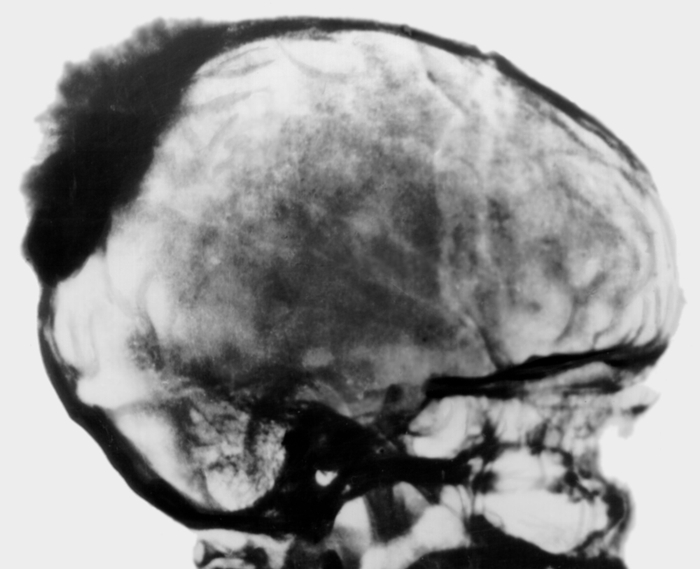
Рис. 9. Боковая рентгенограмма черепа больного при остеогенной саркоме теменно-затылочной области: плотная тень опухоли с выраженной периостальной реакцией в виде веерообразно расходящихся неравномерных спикул.
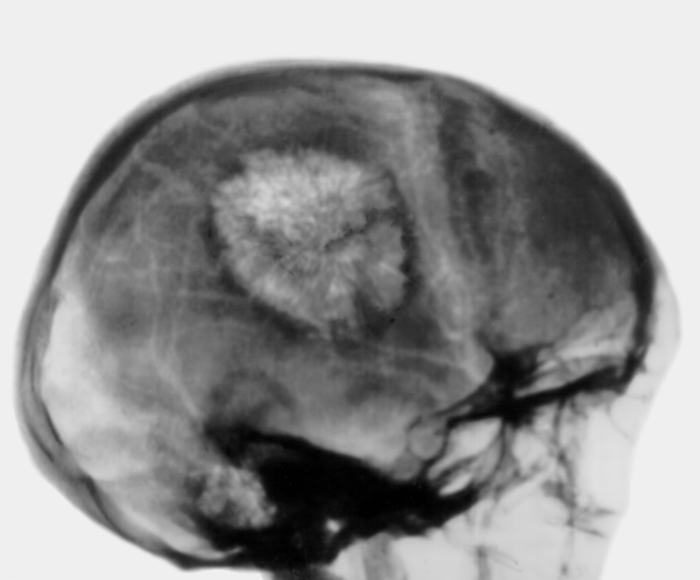
Рис. 6. Боковая рентгенограмма черепа больного при капиллярной гемангиоме теменной кости: имеется круглый очаг изменения структуры кости с типичным лучистым груботрабекулярным рисунком и краевым остеосклеротическим ободком.
II
Че́реп (cranium, PNA, BNA, JNA)
скелет головы.
Че́реп базеопета́льный (анат. basis cranii основание черепа + лат. peto стремиться) — Ч., характеризующийся небольшой высотой и выраженным развитием заднего отдела основания.
Че́реп брахицефали́ческий (с. brachycephalicum; греч. brachys короткий + kephalē голова) — широкий Ч., черепной индекс которого превышает 81.
Че́реп висцера́льный (с. viscerale) — см. Череп лицевой.
Че́реп долихоцефали́ческий (с. dolichocephalicum; греч. dolichos длинный + kephalē голова) — удлиненный Ч., черепной индекс которого не достигает 75.
Че́реп клиноцефали́ческий (с. clinocephalicum; греч. klinō наклонять, сгибать + kephalē голова) — см. Череп седловидный.
Че́реп косо́й — Ч. с резко выраженной асимметрией мозгового отдела; образуется при неравномерном зарастании черепных швов.
Че́реп краниостеноти́ческий (греч. kranion череп + stenōtes узость) — равномерно суженный Ч. с уменьшенным объемом; образуется при раннем заращении всех или многих черепных швов.
Че́реп лицево́й (с. viscerale, BNA; splanchnocranium; син.: спланхнокран, Ч. висцеральный) — отдел Ч., образующий костную основу лица; состоит из верхней и нижней челюстей, парных носовых, слезных, небных, скуловых костей и нижних раковин, непарного сошника, а также включает расположенную на шее подъязычную кость.
Че́реп ладьеви́дный (с. scaphocephalicum) — см. Череп лодкообразный.
Че́реп лодкообра́зный (с. scaphocephalicum; син.: Ч. ладьевидный, Ч. скафоцефалический) — удлиненный узкий Ч.; образуется при раннем заращении сагиттального шва Ч.
Че́реп мезоцефали́ческий (с. mesocephalicum; греч. mesos средний, промежуточный + kephalē голова) — Ч., черепной индекс которого находится у мужчин в пределах от 76 до 80,9, у женщин — от 77 до 81,9.
Че́реп метопи́ческий — (с. metopicum; греч. metōpon лоб) — Ч. с несросшимся лобным швом.
Че́реп мозгово́й (с. cerebrale, BNA; neurocranium) — отдел Ч., образующий вместилище для головного мозга и некоторых органов чувств; состоит из лобной, затылочной, решетчатой и парных теменных и височных костей.
Че́реп окципитопета́льный (с. occipitopetale; лат. occiput, occipitis затылок + peto стремиться) — Ч. с преимущественным развитием затылочного отдела.
Че́реп париетопета́льный (с. parietopetale; лат. panes, parietis стенка + peto стремиться) — Ч., характеризующийся большой высотой и слабым развитием заднего отдела основания.
Че́реп седлови́дный (с. clinocephalicum; син. Ч. клиноцефалический) — удлиненный Ч. с вдавлением в теменной области.
Че́реп скафоцефали́ческий (с. scaphocephalicum; греч. skaphē лодка + kephalē голова) — см. Череп лодкообразный.
Че́реп фронтипета́льный (с. frontipetale; лат. frons, frontis лоб + peto стремиться) — Ч. с преимущественным развитием лобного отдела.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.