непарный орган брюшной полости, самая крупная железа в организме человека, выполняющая разнообразные функции. В печени происходит обезвреживание токсических веществ, поступающих в нее с кровью из желудочно-кишечного тракта; в ней синтезируются важнейшие белковые вещества крови, образуются гликоген, желчь; П. участвует в лимфообразовании, играет существенную роль в обмене веществ.
Анатомия
Печень расположена в верхнем отделе брюшной полости справа, непосредственно под диафрагмой. Верхняя ее граница спереди проходит дугообразно. По правой средней подмышечной линии она находится на уровне десятого межреберья, по правой среднеключичной и окологрудинной линиям — на уровне хряща VI ребра, по передней срединной линии — у основания мечевидного отростка, по левой окологрудинной линии — у места прикрепления хряща VI ребра. Сзади верхняя граница П. соответствует нижнему краю тела IX грудного позвонка, по паравертебральной линии — десятому межреберью, по задней подмышечной линии — седьмому межреберью. Нижняя граница П. спереди проходит по правой реберной дуге до места соединения IX—VIII ребер и далее по поперечной линии к месту соединения хрящей VIII—VII левых ребер. Нижняя граница П. сзади по задней срединной линии определяется на уровне середины тела XI грудного позвонка, по паравертебральной линии — на уровне XII ребра, по задней подмышечной линии — на уровне нижнего края XI ребра. Снизу П. соприкасается с правым изгибом ободочной кишки и поперечной ободочной кишкой, правой почкой и надпочечником, нижней полой веной, верхней частью двенадцатиперстной кишки и желудком.
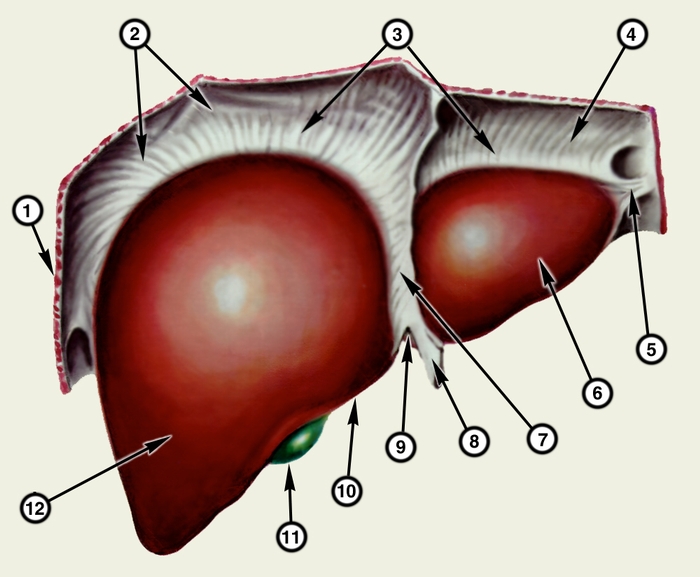
Печень является паренхиматозным органом. Масса ее у новорожденного составляет 120—150 г, к 18—20 годам она возрастает в 10—12 раз и у взрослого человека достигает 1500—1700 г. В ней различают две поверхности: верхнюю (диафрагмальную) и нижнюю (висцеральную), которые отделяются одна от другой нижним краем П. Диафрагмальная поверхность выпуклая (рис. 1), справа имеет вид полушария. Висцеральная поверхность П. (рис. 2) относительно ровная, разделяется двумя продольными и одной поперечной бороздой на 4 доли: правую, левую, квадратную и хвостатую с отходящими от нее двумя отростками (правым — хвостатым и левым сосочковым). В переднем отделе правой продольной борозды, которая называется ямкой желчного пузыря, расположен желчный пузырь (Жёлчный пузырь), по заднему отделу этой борозды (борозда полой вены) проходит нижняя полая вена. В передней части левой продольной борозды (щель круглой связки) находится круглая связка печени, в задней части (щель венозной связки) лежит фиброзный тяж — остаток заросшего венозного протока. В поперечном углублении (воротах П.) располагаются воротная вена (см. Кровеносные сосуды), собственная печеночная артерия, общий печеночный проток (см. Желчные протоки (Жёлчные протоки)), лимфатические сосуды и узлы, печеночное нервное сплетение. П. со всех сторон за исключением задней части ее диафрагмальной поверхности покрыта брюшиной, которая, переходя на соседние органы, образует ряд связок (серповидную, венечную, правую и левую треугольные, печеночно-почечную, печеночно-желудочную), составляющих фиксирующий аппарат печени.
Кровь поступает в П. по собственной печеночной артерии — ветви общей печеночной артерии, выходящей из чревного ствола, и по воротной вене. Отток крови из П. происходит по печеночным венам, впадающим в нижнюю полую вену. Лимфа из печени оттекает через регионарные лимфатические узлы в Грудной проток. Иннервация П. (симпатическая, парасимпатическая, чувствительная) осуществляется печеночными нервными сплетениями.
Гистология
Основу паренхимы П. составляют печеночные дольки, имеющие форму высоких призм, диаметром 1—1,5 мм и высотой 1,5—2 мм (в П. человека содержится около 500 000 долек). Дольки состоят из печеночных клеток — гепатоцитов. Между рядами гепатоцитов проходят кровеносные капилляры и желчные проточки. Кровеносные капилляры являются разветвлениями ветвей воротной вены и печеночной артерии. Капилляры впадают в центральную вену, несущую кровь в междольковые вены и в конечном итоге — в печеночные вены. Стенки кровеносных капилляров выстланы эндотелиоцитами и звездчатыми ретикулоэндотелиоцитами (клетками Купфера). Капилляры окружены узкими перикапиллярными пространствами (пространства Диссе), заполненными плазмой; они способствуют транскапиллярному обмену. Дольки отделены одна от другой соединительнотканными прослойками — междольковой соединительной тканью (так называемые портальные поля), в которой проходят междольковые вены (ветви воротной вены), междольковые артерии (ветви печеночной артерии) и междольковые желчные протоки, в которые впадают желчные проточки. Междольковые желчные протоки сливаются в более крупные, впадающие в левый и правый печеночные протоки, формирующие общий печеночный проток.
С учетом особенностей ветвления воротной вены и печеночной артерии и хода желчных протоков в П. выделяют 8 сегментов: в правой половине — передненижний, передневерхний, задненижний, задневерхний и правый, в левой — задний, передний и левый (рис. 3). Снаружи П. покрыта тонкой фиброзной оболочкой (так называемой капсулой печени), которая, соединяясь с междольковой соединительной тканью, образует соединительнотканный каркас печени. В области ворот П. фиброзная оболочка утолщается и, окружая кровеносные сосуды и желчные протоки, входит в ворота П. под названием околососудистой фиброзной капсулы (капсулы Глиссона).
Физиология
К важнейшим тесно связанным между собой функциям П. относятся общеметаболическая (участие в межуточном обмене), экскреторная и барьерная.
Печень является важнейшим органом, осуществляющим синтез белков. В ней образуется весь альбумин крови, основная масса факторов свертывания, белковые комплексы (гликопротеиды, липопротеиды) и др. В печени происходит и наиболее интенсивный распад белков. Она участвует в обмене аминокислот, синтезе глютамина и креатина; почти исключительно в П. происходит образование мочевины. Существенную роль играет П. в обмене липидов. В основном в ней синтезируются триглицериды, фосфолипиды и желчные кислоты, здесь образуется значительная часть эндогенного холестерина, происходит окисление триглицеридов и образование ацетоновых тел; выделяемая П. желчь имеет важное значение для расщепления и всасывания жиров в кишечнике. П. активно участвует в межуточном обмене углеводов: в ней происходит образование сахара, окисление глюкозы, синтез и распад гликогена. П. является одним из важнейших депо гликогена в организме. Участие П. в пигментном обмене заключается в образовании билирубина, захвате его из крови, конъюгации и экскреции в желчь. П. участвует в обмене биологически активных веществ — гормонов, биогенных аминов, витаминов. Здесь образуются активные формы некоторых из этих соединений, происходит их депонирование, инактивация. Тесно связан с П. и обмен микроэлементов, т.к. П. синтезирует белки, транспортирующие в крови железо, медь и осуществляет функцию депо для многих из них.
Экскреторная функция П. обеспечивает выделение из организма с желчью более 40 соединений, как синтезированных самой П., так и захваченных ею из крови. В отличие от почек она экскретирует также вещества с высокой молекулярной массой и не растворимые в воде. К числу веществ, экскретируемых П. в составе желчи, относятся желчные кислоты, холестерин, фосфолипиды, билирубин, многие белки, медь и др. Образование желчи начинается в гепатоците, где одни компоненты ее вырабатываются (например, желчные кислоты), а другие — захватываются из крови и концентрируются. Здесь же образуются парные соединения (конъюгация с глюкуроновой кислотой и другими соединениями), что способствует повышению водорастворимости исходных субстратов. Из гепатоцитов желчь поступает в систему желчных протоков, где происходит дальнейшее ее формирование за счет секреции или реабсорбции воды, электролитов и некоторых низкомолекулярных соединений (см. Желчь (Жёлчь)).
Барьерная функция П. состоит в предохранении организма от повреждающего действия чужеродных агентов и продуктов метаболизма, сохранении гомеостаза. Барьерная функция осуществляется за счет защитного и обезвреживающего действия печени. Защитное действие обеспечивается неспецифическими и специфическими (иммунными) механизмами. Первые связаны прежде всего со звездчатыми ретикулоэндотелиоцитами, представляющими собой важнейшую составную часть (до 85%) системы мононуклеарных фагоцитов (Система мононуклеарных фагоцитов). Специфические защитные реакции осуществляются в результате деятельности лимфоцитов лимфатических узлов П. и синтезируемых ими антител.
Обезвреживающее действие П. обеспечивает химическое превращение токсических продуктов, как поступающих извне, так и образующихся в ходе межуточного обмена. В результате метаболических превращений в П. (окисление, восстановление, гидролиз, конъюгация с глюкуроновой кислотой или другими соединениями) уменьшается токсичность этих продуктов и (или) повышается их водорастворимость, что делает возможным выделение их из организма.
Методы исследования
Большое значение для распознавания патологии П. имеет анамнез. Наиболее характерны жалобы на чувство давления и боль в области правого подреберья, горечь во рту, тошноту, снижение аппетита, вздутие живота, а также на желтуху (Желтуха), зуд кожи, изменение окраски мочи и кала. Возможны понижение работоспособности, похудание, слабость, нарушения менструального цикла и др. При расспросе следует учитывать возможность злоупотребления алкоголем, интоксикации другими веществами (например, дихлорэтаном) или приема гепатотоксических лекарственных препаратов (например, аминазина, противотуберкулезных средств). Необходимо установить наличие в анамнезе инфекционых болезней, и прежде всего вирусного гепатита.
Пальпация П. является важным методом клинического обследования. Она проводится как в положении больного стоя, так и в положении лежа на спине (рис. 4, 5), в отдельных случаях — на левом боку. В норме в положении лежа на спине при расслабленных мышцах живота П. обычно пальпируется сразу под реберной дугой по правой среднеключичной линии, причем при глубоком вдохе ее нижняя граница опускается на 1—4 см. Поверхность П. гладкая, нижний (передний) край слегка заострен, ровный, безболезненный. Низкое расположение нижнего края П. указывает на ее увеличение или опущение, что можно дифференцировать с помощью перкуторного определения верхней границы (см. Гепатомегалия). При пальпации П. следует стремиться проследить весь ее нижний край, т.к. увеличение П. может быть очаговым, например при опухоли. При венозном застое и амилоидозе край П. бывает округлым, при циррозе П. — острым. Бугристая поверхность П. определяется при очаговом поражении, например опухоли, крупноузловым циррозе. Консистенция П. в норме мягкая; при остром гепатите и венозном застое — более плотная, эластичная; при циррозе печени — плотная, неэластичная; при опухолевой инфильтрации — каменистая. Умеренная болезненность П. при пальпации наблюдается при гепатите, сильная болезненность — при гнойных процессах. Важное значение имеет определение размеров селезенки, т.к. при некоторых заболеваниях П. она может быть увеличена (см. Гепатолиенальный синдром).
Перкуссия позволяет ориентировочно установить границы П., выявить Асцит.
Биохимические методы исследования часто являются основными в диагностике заболеваний П. Для изучения пигментного обмена определяют содержание в сыворотке крови билирубина и его фракций. Из энзимологических тестов используют определение в сыворотке крови так называемых индикаторных ферментов (аланинаминотрансферазы и др.), повышение активности которых свидетельствует о повреждении гепатоцитов, экскреторных ферментов (щелочной фосфатазы и др.), активность которых повышается при холестазе, а также синтезируемых в печени секреторных ферментов (холинэстеразы и др.), снижение активности которых указывает на нарушение функции П. Широкое применение находят коагуляционные пробы (прежде всего тимоловая и сулемовая).
Для исследования обезвреживающей функции П. применяют пробу Квика — Пытеля, основанную на определении количества выделившейся с мочой гиппуровой кислоты, образующейся в П. из бензойнокислого натрия при его введении в организм. Уменьшение образования гиппуровой кислоты может наблюдаться при поражении печеночной паренхимы. С этой же целью применяют пробу с антипирином, по скорости выделения которого из организма также оценивают функциональное состояние органа. Для оценки метаболической функции П. используют определение содержания в сыворотке крови белковых фракций, факторов свертывания крови, аммиака, мочевины, липидов, железа и др. Функциональное состояние П. оценивают также с помощью бромсульфаленовой пробы.
Иммунологические методы исследования применяют для специфической диагностики вирусных гепатитов (определение антигенов вируса и антител к ним), выявления аугоиммунных поражений П. (определение сенсибилизации иммуноцитов или антител к собственным антигенам печеночных клеток), а также для прогнозирования течения и исходов ряда заболеваний.
Рентгенологическое исследование П. включает обзорную рентгенографию (иногда в условиях Пневмоперитонеума), позволяющую судить о размерах и форме П. Сосудистую систему П. исследуют с помощью ангиографии (Ангиография) (целиакографии, гепатикографии, портографии и др.), состояние внутрипеченочных желчных путей — с помощью чрескожной чреспеченочной холангиографии (Холангиография) и эндоскопической ретроградной панкреатохолангиографии (см. Панкреатохолангиография ретроградная). Высокоинформативным методом является компьютерная Томография.
Большое значение в диагностике диффузных заболеваний П. имеет прижизненное морфологическое исследование ее ткани, полученной с помощью пункционной биопсии (рис. 6). Оценка величины и формы органа, характера его поверхности возможна при лапароскопии, в процессе которой при очаговых поражениях может быть произведена прицельная биопсия. Значительное место в ряду инструментальных исследований занимают также Ультразвуковая диагностика и Радионуклидная диагностика, включающая радиометрию (Радиометрия), радиографию, Сканирование. Находит применение реогепатография — метод, основанный на регистрации сопротивления ткани П. проходящему через нее переменному электрическому току высокой частоты (20—30 кГц). Колебания сопротивления, регистрируемые с помощью реографа, обусловлены изменениями кровенаполнения органа, что используется при диагностике диффузных поражений печени.
Патология
Симптоматика заболеваний П. отличается большим разнообразием, что связано с многогранностью ее функций. При диффузных поражениях П. на первый план выступают признаки печеночно-клеточной недостаточности. Наиболее характерными являются диспептический синдром, проявляющийся снижением аппетита, сухостью и горечью во рту, жаждой, извращением вкуса, непереносимостью жирной пищи и алкоголя; астенический синдром, характеризующийся слабостью, снижением трудоспособности, нарушением сна, подавленным настроением и др.; желтуха; геморрагический синдром; повышение температуры тела. При длительной печеночно-клеточной недостаточности появляются признаки нарушения обмена веществ, в частности витаминов: сухость кожи, ухудшение зрения в темноте и др., а также симптомы, связанные с накоплением в организме вазоактивных веществ — мелкие телеангиэктазии, располагающиеся обычно на лице, шее, руках, пальмарная эритема (симметричная пятнистая гиперемия кончиков пальцев и ладоней), снижение массы тела, вплоть до истощения, эндокринные расстройства, проявляющиеся нарушением менструального цикла у женщин, атрофией яичек, снижением полового влечения, импотенцией, женским типом оволосения и гинекомастией у мужчин. При многих заболеваниях П. развиваются симптомы Холестаза и портальной гипертензии (Портальная гипертензия). Часто возникают чувство тяжести, давления и боли в правом подреберье, обусловленные растяжением фиброзной оболочки вследствие увеличения П. (при ее воспалении, застое крови) или ее непосредственного поражения.
Пороки развития включают аномалии положения П., к которым относятся левостороннее расположение органа или его смещение, эктопия печеночной ткани (наличие добавочных долей, расположенных в стенке желчного пузыря, надпочечниках и др.). Встречаются аномалии формы П., а также гипоплазия или гипертрофия всей П. или одной из ее долей, отсутствие органа (агенезия). Пороки развития П. (за исключением несовместимого с жизнью отсутствия П.) протекают, как правило, бессимптомно и лечения не требуют.
Повреждения печени могут быть закрытыми и открытыми (при проникающих ранениях груди и живота), изолированными, сочетанными (одновременное повреждение других органов). Закрытые повреждения П. являются результатом прямого удара в живот. При этом могут возникать различные по форме, направлению и глубине разрывы органа. В случаях патологического изменения печеночной ткани, наблюдающегося при малярии, алкоголизме, амилоидозе и др., даже незначительная травма может привести к разрыву печени. Разрыв капсулы печени может произойти спустя несколько суток после травмы вследствие растяжения ее скопившейся кровью (двухмоментный разрыв печени). В клинической картине при разрывах печени превалируют симптомы Шока, внутрибрюшного кровотечения (Внутрибрюшное кровотечение), Перитонита. Тяжесть состояния быстро нарастает и приводит к летальному исходу.
Травма может сопровождаться образованием небольшой подкапсульной гематомы П., имеющей в случае прекращения кровотечения более благоприятное течение: отмечаются боль и умеренная болезненность при пальпации в области П., состояние больных обычно удовлетворительное. Скопившаяся под капсулой кровь постепенно рассасывается. Если кровотечение продолжается, отмечается нарастание гематомы, П. увеличивается, температура тела повышается до субфебрильных цифр, появляется иктеричность кожи и склер, лейкоцитоз. На 3—13-е сутки после травмы может также произойти разрыв капсулы П., сопровождающийся сильными болями в правом подреберье. Кровь при этом изливается в свободную брюшную полость, что проявляется симптомами внутрибрюшного кровотечения и перитонита. Центральные гематомы П. протекают клинически бессимптомно и в ряде случаев остаются нераспознанными. Нередко спустя несколько месяцев после травмы на их месте вследствие инфицирования и сдавления окружающей паренхимы образуются травматические кисты, абсцессы и очаги некроза ткани печени. У больных повышается температура тела (до 38° и выше), появляются ознобы, потливость, иктеричность склер и кожи, анемия, гемобилия (кровь в желчи), связанная с поступлением крови из гематомы в поврежденные внутрипеченочные желчные протоки, мелена, кровавая рвота.
Открытые повреждения П., которые могут наблюдаться при колото-резаных и огнестрельных ранах, бывают сквозными, слепыми и касательными. Зона повреждения П. при колото-резаных ранах ограничена пределами раневого канала. Огнестрельные раны характеризуются множественными разрывами паренхимы П., в связи с чем огнестрельные ранения сопровождаются тяжелым шоком, кровотечением и значительно более тяжелым состоянием пострадавших. Они, как правило, сочетаются с повреждением других органов грудной и брюшной полости (см. Торакоабдоминальные повреждения), что еще более ухудшает состояние больных.
Диагноз открытых повреждений П. устанавливают на основании клинической картины; при этом учитывают локализацию кожной раны, проекцию входа раневого канала при сквозном ранении, наличие примеси желчи в вытекающей крови, выделение из раны кусочков печеночной ткани. Диагностика закрытых повреждений П. трудна. С помощью обзорной рентгеноскопии выявляют косвенные признаки повреждения П. — высокое стояние купола диафрагмы, ограничение ее подвижности, переломы ребер. Селективная целиакография, спленопортография и умбиликальная портография позволяют установить повреждения печеночных сосудов. Важная роль принадлежит лапароценгезу, лапароскопии (Лапароскопия), диагностической лапаротомии (см. Живот). Центральную и подкапсульную гематомы можно обнаружить при ультразвуковом исследовании, компьютерной томографии.
Лечение закрытых и открытых повреждений П., как правило, оперативное. Операции должны выполняться в экстренном порядке независимо от тяжести состояния пострадавшего; одновременно проводят противошоковые и реанимационные мероприятия. Выжидательная тактика возможна только при закрытых повреждениях П. в случае удовлетворительного состояния больного и отсутствия симптомов внутреннего кровотечения и перитонита, а также при точно установленном диагнозе подкапсульной или центральной гематомы.
Оперативное вмешательство направлено на окончательную остановку кровотечения и желчеистечения. Одновременно удаляют нежизнеспособные участки П., что предупреждает развитие осложнений (перитонита, повторного кровотечения и др.). Выбор метода операции зависит от характера и объема повреждения П., локализации раны. Небольшие раны ушивают узловыми или П-образными швами (используют простой или хромированный кетгут), обеспечивающими гемо- и желчестаз, более протяженные и глубокие — специальным швом. Для обеспечения гемостаза ушивают и дно раны. При обширных разрывах производят ее тугую тампонаду, вводят гемостатическую губку. В послеоперационном периоде необходимо продолжить противошоковую терапию, проводить заместительные переливания препаратов крови и кровезаменителей, массивную антибиотикотерапию.
При выявлении подкапсульной или центральной гематомы назначают постельный режим и осуществляют активное динамическое наблюдение за больным в течение 2 недель в условиях стационара. При образовании на месте центральной гематомы кисты или абсцесса необходимо также оперативное вмешательство.
Прогноз при ограниченных повреждениях и своевременной операции благоприятный, при обширных повреждениях — серьезный.
Заболевания. Диффузные изменения в печени наблюдаются при таких заболеваниях, как Гепатиты, в т.ч. Гепатиты вирусные, наследственные пигментные Гепатозы и Стеатоз печени, Цирроз печени и др.
Печень поражается также при Гемохроматозе, гепатоцеребральной дистрофии (Гепатоцеребральная дистрофия), порфириях (Порфирии), гликогенозах (Гликогенозы) и многих других заболеваниях.
Фиброз печени (избыточное развитие соединительной ткани в органе) как первичный процесс наблюдается крайне редко. В большинстве случаев он сопутствует гепатитам, циррозу и другим поражениям печени, возникает при некоторых интоксикациях (например, отравлении винилхлоридом), может иметь врожденный характер. Первичный врожденный фиброз П. — наследственное заболевание. Клинически может проявиться в любом возрасте в основном симптомами внутрипеченочной портальной гипертензии (Портальная гипертензия). В диагностике решающее значение имеет морфологическое исследование биоптатов П. Специфическое лечение отсутствует, лечебные мероприятия носят симптоматический характер и направлены на борьбу с осложнениями (желудочно-кишечными кровотечениями и др.).
Туберкулез печени встречается редко. Возбудитель инфекции попадает в П. гематогенным путем. Чаще процесс сопровождается образованием туберкулезных гранулем, например при милиарном туберкулезе, реже в ткани П. формируются одиночные или множественные туберкулемы, которые в последующем могут подвергаться обызвествлению. Возможно развитие туберкулезного холангита. В клинической картине на первый план выступают признаки основного процесса, печеночная симптоматика мало выражена и непостоянна. Могут наблюдаться желтуха, гепато- и спленомегалия. Описаны случаи милиарного туберкулеза, протекающего со значительным увеличением печени и селезенки, асцитом, печеночной недостаточностью. Биохимические показатели крови могут быть изменены. Диагноз труден. Существует мнение, что туберкулез П. встречается гораздо чаще, чем диагностируется, т.к. у многих больных туберкулезное поражение расценивается как неспецифическое. Важное значение имеет прижизненное морфологическое и бактериологическое исследование П. Ретроспективное диагностическое значение имеет обнаружение в печени очагов обызвествления при рентгенографии. Лечение специфическое (см. Туберкулез (Туберкулёз)). Прогноз, как правило, определяется туберкулезным процессом основной локализации.
Сифилис печени. Поражение П. возможно как при вторичном, так и при третичном сифилисе. При вторичном сифилисе характерны изменения, аналогичные изменениям при гепатите другой этиологии. П. увеличена, плотная, нередко развивается желтуха, повышается активность в сыворотке крови щелочной фосфатазы, в меньшей степени аминотрансфераз. Третичный сифилис характеризуется образованием гумм, которое может протекать бессимптомно, иногда — с болью в правом подреберье и повышением температуры тела. Рубцевание гумм вызывает грубую деформацию П., что может сопровождаться желтухой, портальной гипертензией. При пальпации П. увеличена, с бугристой поверхностью (напоминает булыжную мостовую).
Поражение П. выявляется и у большинства детей с врожденным сифилисом. Диагноз устанавливают с учетом анамнеза, результатов серологических исследований, наибольшее значение имеют данные лапароскопии с прицельной биопсией, а также положительный эффект от специфической терапии (см. Сифилис).
Паразитарные болезни. Поражение П. при большинстве паразитарных болезней не выходит за рамки скрыто протекающего реактивного гепатита (см. Гепатиты), самостоятельное клиническое значение патологический процесс приобретает при Эхинококкозе, амебиазе (Амёбиаз), фасциолезе (Фасциолёз), Описторхозе, Аскаридозе и ряде других инвазий. Некоторые паразиты или их зародыши, проникая в печень с током крови или по желчным путям, развиваются и образуют кисты. Паразитарные кисты постепенно увеличиваются в размерах и могут разрываться, вызывая паразитарное обсеменение брюшной полости. Они также нередко нагнаиваются с формированием абсцесса П. Лечение при образовании паразитарных кист оперативное — удаление содержимого кисты и ее оболочек, зародышей или самих паразитов (при аскаридозе). В случае рецидива показана повторная операция.
Кисты печени непаразитарной природы включают истинные и ложные. Истинные кисты, развивающиеся из дистопированных зачатков желчных ходов, в отличие от ложных кист выстланы изнутри эпителием. Они заполнены прозрачным или мутным содержимым желтоватого или коричневатого оттенка, иногда с примесью желчи. Истинные кисты П. в большинстве случаев являются автономными образованиями, бывают одиночными (солитарными) и множественными. Одиночные кисты обычно крупные, одно- или многокамерные, содержат до нескольких литров жидкости: множественные кисты П. чаще небольшого размера, располагаются как на поверхности, так и в глубине органа. Такие кисты выявляются и при поликистозе, при котором поражаются также почки, поджелудочная железа, яичники. Располагаясь по поверхности органа, эти кисты иногда свисают в виде гроздьев винограда. Они содержат прозрачную жидкость, в состав которой входит альбумин, холестерин, желчные и жирные кислоты. Истинные кисты развиваются очень медленно, симптоматика на протяжении многих лет отсутствует. В дальнейшем, когда киста достигает больших размеров, больные начинают отмечать чувство тяжести в правом подреберье, иногда умеренные боли. Киста может обнаруживаться и при пальпации живота. При поликистозе определяется увеличенная безболезненная П. Возможны осложнения — кровоизлияние в полость кисты, нагноение содержимого, перфорация стенки.
Крайне редко встречаются кисты П., связанные с внутрипеченочными желчными протоками, имеющие врожденный характер. Они представляют собой кистоподобные расширения крупных (болезнь Кароли) или мелких (болезнь Грумбаха — Бурийона — Овера) внутрипеченочных желчных протоков. Клинически проявляются признаками холестаза, внутрипеченочного холелитиаза (см. Желчнокаменная болезнь), хронического Холангита. Заболевание осложняется сепсисом, образованием печеночных и поддиафрагмальных абсцессов.
Диагноз кист П. устанавливают с помощью сцинтиграфии, эхографии, компьютерной томографии. Поверхностные кисты П. обнаруживают с помощью лапароскопии. Кистоподобные расширения могут быть заподозрены у больных молодого возраста при повторных приступах холангита, лихорадки. Диагноз подтверждают результатами ретроградной панкреатохолангиографии, интраоперационной холангиографии (рис. 7), чрескожной чреспеченочной холангиографии, эхографии, сканирования.
Лечение кист П. оперативное — удаление кисты путем ее вылущивания, при необходимости с краевой и сегментарной резекцией П. При невозможности радикальной операции накладывают анастомоз между ее просветом и желудочно-кишечным трактом (цистоеюностомия). Нагноившуюся кисту вскрывают, опорожняют и дренируют. При множественных мелких кистах и поликистозе производят резекцию свободной стенки кисты и дренирование брюшной полости. При кистоподобных расширениях желчных протоков в случае локального поражения П. показаны лобэктомия или сегментэктомия органа: при распространенном поражении — паллиативное вмешательство — цистоеюностомия.
Прогноз благоприятный; при кистах, связанных с внутрипеченочными желчными протоками, особенно при распространенном поражении, — серьезный; летальный исход наступает, как правило, вследствие печеночной недостаточности (Печёночная недостаточность). При поликистозе возможно рецидивирование процесса.
Ложные кисты образуются из травматических гематом П., полостей, оставшихся после удаления эхинококковых кист или вскрытия абсцесса. Стенки их обычно плотные, иногда обызвествленные, неспадающиеся. Внутренняя поверхность, в отличие от истинных кист, образована грануляционной тканью. Полость кист заполнена мутной жидкостью. Клинически проявляются только большие кисты, выступающие над поверхностью П. и сдавливающие соседние органы. Ранняя диагностика затруднена; применяются те же диагностические методы, что и при истинных кистах. Лечение в связи с опасностью развития осложнений (нагноение, разрыв стенки кисты) оперативное — удаление кисты или резекция П. вместе с кистой. При нагноении производят вскрытие полости кисты и ее дренирование. Прогноз после операции благоприятный.
Абсцессы печени в большинстве случаев имеют бактериальную природу. Бактериальные абсцессы чаще возникают при переносе возбудителя инфекции по сосудам системы воротной вены из очагов воспаления в брюшной полости (при остром аппендиците, язвенном энтерите, колите, перитоните, гнойном холангите, деструктивном холецистите). Реже возбудитель инфекции попадает в П. по системе печеночной артерии из большого круга кровообращения, например при фурункулезе, карбункуле, паротите, остеомиелите и некоторых инфекционных болезнях (например, брюшном тифе). Абсцессы П. могут возникать вторично в результате нагноения кист П., в т.ч. паразитарных, гематомы, раны, тканей, окружающих инородное тело (например, при осколочных ранениях), распадающихся метастазов злокачественных опухолей, туберкулезной гранулемы и др. Возможен переход воспалительного процесса с соседнего органа.
Абсцессы П. бывают одиночными и множественными (последние обычно небольших размеров), располагаются чаще в правой доле П. Первые клинические проявления абсцесса П. — потрясающие ознобы, возникающие по несколько раз в сутки и сопровождающиеся повышением температуры тела до 39° и выше, проливным потом, тахикардией (до 120 уд/мин). Спустя несколько дней появляется чувство тяжести, распирания и боли в правом подреберье, иррадиирующие в правое надплечье, подложечную и поясничную области. Позже отмечается увеличение П., ее болезненность при пальпации и легком поколачивании, возникают напряжение мыши передней брюшной стенки в правом подреберье, выбухание правой реберной дуги и сглаженность межреберных промежутков. Наблюдается похудание, адинамия, появляется желтушность кожи. Характерны высокий лейкоцитоз (до 40․109 /л) со сдвигом лейкоцитарной формулы влево, лимфопения, отсутствие эозинофилов, увеличение СОЭ, альбуминурия, наличие в моче желчных пигментов.
Среди осложнений наиболее тяжелым является перфорация абсцесса в свободную брюшную полость, что сопровождается развитием перитонита, внутреннего кровотечения. Возможны перфорация абсцесса П. в поддиафрагмальное пространство с образованием поддиафрагмального абсцесса (см. Перитонит), в плевральную полость — с развитием эмпиемы плевры (см. Плеврит) или абсцесса легкого (см. Легкие (Лёгкие)). Реже наблюдается прорыв абсцесса П. в просвет желудка, кишечника, желчного пузыря.
Диагноз устанавливают на основании характерной клинической картины, данных лабораторного и инструментального исследований. При паразитарных абсцессах существенную роль играют данные эпидемиологического анамнеза (проживание в эндемическом очаге), наличие у больного признаков колита, а также обнаружение паразитов в фекалиях. Рентгенологическими признаками абсцесса П. могут быть высокое стояние правого купола диафрагмы и ограничение его подвижности, наличие выпота в правой плевральной полости (при локализации абсцесса в левой половине П. — смещение желудка в области малой кривизны). Локализацию абсцесса устанавливают с помощью сцинтиграфии, ультразвукового исследования, компьютерной томографии. Дифференциальный диагноз проводят с поддиафрагмальным абсцессом, Пилефлебитом, осумкованным гнойным плевритом.
Лечение одиночных или немногочисленных крупных бактериальных абсцессов П. оперативное: широкое вскрытие гнойника, удаление содержимого и дренирование образовавшейся полости, промывание ее антисептическими растворами и антибиотиками. Используют также чрескожную пункцию абсцесса (метод не показан при наличии в его полости секвестров печеночной ткани, которые невозможно удалить через иглу). При множественных мелких гнойниках оперативное лечение противопоказано, в этих случаях предпринимают массивную медикаментозную терапию, в т.ч. антибиотиками.
Лечение паразитарных абсцессов аналогично лечению бактериальных абсцессов, исключение составляют амебные абсцессы П., при которых специфическое для амебиаза лечение комбинируют с щадящими хирургическими методами — пункцией абсцесса, эвакуацией содержимого и промыванием полости эметином, хлорохином, антибиотиками. Прогноз серьезный.
Перигепатит — воспаление капсулы П. может развиться в связи с поражением П. и прилегающих органов (желчного пузыря, брюшины и др.) или в связи с лимфогенным распространением инфекции из отдаленных органов. Он имеет острое или хроническое течение. Основные его симптомы — неприятные ощущения или боли в области П. При образовании сращений капсулы с соседними органами боли становятся более интенсивными при движениях и сотрясениях. В редких случаях возможно появление признаков сдавления желчевыводящих путей или близлежащих кровеносных сосудов. Диагностике перитонита помогает рентгенологическое исследование, лапароскопия. Лечение направлено на основное заболевание; используют также физиотерапевтические процедуры, лечебную физкультуру.
Поражения сосудов П. могут охватывать как артериальную, так и венозную сеть органа. Поражение собственно печеночной артерии наблюдается, как правило, при атеросклерозе, узелковом периартериите и др. Оно обычно протекает бессимптомно и проявляется лишь в случае развития осложнений — разрыва аневризмы или острой непроходимости (тромбоза), что в ряде случаев приводит к инфаркту П. Причиной последнего может стать также эмболия артерии, возникающая при бактериальном эндокардите, пороках клапана аорты или митрального клапана. Разрыв аневризмы собственно печеночной артерии нередко сопровождается желудочно-кишечным кровотечением, проявляющимся кровавой рвотой и меленой, либо кровотечением в брюшную полость с развитием симптоматики коллапса и перитонита. Иногда аневризма прорывается в воротную веру, что приводит к формированию артериально-венозного свища и портальной гипертензии. В связи с быстрым нарастанием тяжести состояния и трудностью диагностики разрыв аневризмы обычно заканчивается гибелью больного. Диагностика неразорвавшейся аневризмы в связи с бессимптомным течением, в т.ч. отсутствием изменений функциональных проб П., также трудна. Редко (при крупных аневризмах) удается пальпировать пульсирующее образование, над которым выслушивается систолический шум. Наибольшее значение имеют результаты артериографии. Лечение оперативное.
Инфаркт П. проявляется внезапной болью в правом подреберье, болезненностью и напряжением мышц при пальпации. Крупные инфаркты П. сопровождаются повышением температуры тела, быстро нарастающей желтухой, лейкоцитозом, увеличением СОЭ, изменением функциональных проб, свидетельствующим о печеночной недостаточности. Лечение направлено на основное заболевание, печеночную недостаточность, вторичную инфекцию.
Большое клиническое значение имеют заболевания воротной вены. Наиболее часто встречаются ее тромбоз (пилетромбоз), причиной которого более чем в половине случаев являются заболевания П., приводящие к замедлению портального кровотока (цирроз и др.). Пилетромбоз обычно имеет хроническое течение, проявляется главным образом симптомами портальной гипертензии (Портальная гипертензия). Лечение преимущественно оперативное. Относительно редким, но тяжелым поражением воротной вены является пилефлебит. Из заболеваний печеночных вен наибольшее значение имеет Бадда — Киари болезнь, в основе которой лежит полная или частичная непроходимость печеночных вен.
Поражения внутрипеченочных желчных протоков врожденные (атрезия, фокальное расширение, поликистоз) или приобретенные (первичный склерозирующий холангит, опухоли и др.) клинически проявляются в основном симптомами холестаза. Лечение в большинстве случаев оперативное.
Профессиональные поражения печени возникают в связи с действием различных вредных производственных факторов (химических, физических, биологических). Основное значение имеют химические факторы, т.к. многие химические вещества обладают выраженным гепатотоксическим действием. К ним относятся четыреххлористый углерод, хлорированный нафталин, тринитротолуол, трихлорэтилен, фосфор, соединения мышьяка, органические соединения ртути и др. Поступая в организм через желудочно-кишечный тракт, дыхательные пути, кожу, они вызывают различные поражения органа — стеатоз, острый гепатит, иногда с массивными некрозами паренхимы (см. Токсическая дистрофия печени), хронический гепатит, цирроз печени, злокачественные опухоли. В диагностике профессиональных поражений П. большое значение имеют данные анамнеза (контакт с гепатотоксичными веществами), выявление однотипных заболеваний среди определенных профессиональных групп, результаты клинико-лабораторного обследования. Лечение направлено на прекращение поступления токсического вещества в организм, его обезвреживание и удаление из организма и проводится по общим принципам терапии соответствующих форм патологии органа. С целью профилактики профессиональных поражений П. проводят профессиональный отбор работников, строго следят за соблюдением техники безопасности и санитарно-гигиеничских норм в производственных помещениях (см. Отравления профессиональные).
Опухоли печени разделяют на доброкачественные и злокачественные. Среди доброкачественных наибольшее клиническое значение имеют аденомы, гемангиомы и тератомы. Аденомы могут развиваться из печеночных клеток (гепатома или гепатоцеллюлярная аденома) и из желчных протоков (холангиома, или холангиоцеллюлярная аденома). Гепатомы встречаются преимущественно у детей, могут достигать больших размеров. Холангиомы встречаются значительно реже гепатом и представлены двумя макроскопическими формами — солидной (плотной) и кистозной. Аденомы, достигшие достаточно большой величины, проявляются умеренными тупыми болями, чувством тяжести в правом подреберье. В области П. пальпируется опухоль тугоэластической или плотной консистенции, иногда плотнобугристая, смещающаяся при дыхании вместе с печенью. Гемангиома имеет гладкую или мелкобугристую поверхность, иногда бывает подвижна. Характерными симптомами гемангиомы являются уменьшение в размерах опухоли при ее сдавлении и «шум волчка» при аускультации. Опухоль отличается медленным ростом, однако опасна своими осложнениями, из которых наибольшее значение имеют кровотечение при спонтанном разрыве опухоли и печеночная недостаточность. Тератома встречается редко. Она содержит дериваты разных зародышевых листков (кожа, хрящ, ткань мозга и др.), нередко сочетается с пороками развития других органов пищеварения, легких, кожи. Является случайной находкой при рентгенологическом или ультразвуковом исследовании брюшной полости. Лечение доброкачественных опухолей оперативное, заключается в их удалении (вылущивании или иссечении). Прогноз в большинстве случаев благоприятный.
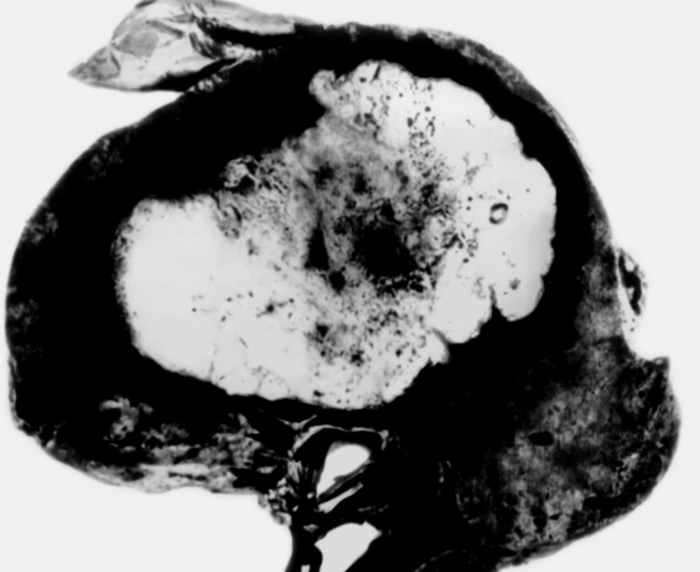
Среди злокачественных опухолей наибольшее значение (1—2% от всех злокачественных новообразований) имеет первичный рак печени (гепато- и холангиоцеллюлярный). Гепатоцеллюлярный рак (рис. 8) нередко развивается на фоне хронического гепатита (отмечена роль вируса гепатита В) и особенно (предположительно у 4% больных) цирроза печени. Холангиоцеллюлярный рак (рис. 9) связывают с описторхозом и клонорхозом; он обычно встречается в эндемических очагах рака печени (Тюменская область и Дальний Восток).
Первичный рак П. характеризуется узловым (рис. 10) или диффузным (рис. 11) ростом. Клиническая картина складывается из общих и местных симптомов. К первым относятся повышенная утомляемость, прогрессирующая слабость, анорексия, извращение вкусовых ощущений, похудание вплоть до кахексии. У ряда больных наблюдаются рвота, лихорадка, тахикардия, нередко выраженная анемия. Местные симптомы: давление и чувство тяжести, тупые боли в правом подреберье и эпигастральной области, увеличение печени. В поздних стадиях появляются желтуха и асцит. Диагноз ставят на основании клинической картины, данных физикального исследования. При узловом росте пальпаторно определяется твердый и бугристый край печени, при диффузном росте или глубоком расположении опухоли может отмечаться лишь увеличение или повышенная плотность органа. Большое значение, особенно на ранних стадиях, имеют результаты ультразвукового исследования печени (рис. 12), компьютерной томографии (рис 13, 14), а также выявление в сыворотке крови альфа-фетопротеина.
В печень часто метастазируют опухоли других локализаций (желудочно-кишечного тракта, молочной железы, легких, почек, предстательной железы и др.). Характер злокачественного поражения П. (первичное или метастатическое) устанавливают при морфологическом исследовании материала патологического очага, полученного при лапароскопии (рис. 15, 16).
Лечение оперативное — резекция органа. При неоперабельных опухолях применяют паллиативные вмешательства: криодеструкцию опухоли, регионарное или системное введение химиопрепаратов. Прогноз у большинства больных неблагоприятный.
Операции
Операции на П. относятся к наиболее сложным в абдоминальной хирургии. При ранениях и очаговых поражениях используют трансабдоминальный, трансторакальный или комбинированный доступ (торакофренолапаротомия), при гнойных заболеваниях — внеполостные подходы. Операции выполняют под эндотрахеальным наркозом с применением миорелаксантов.
Резекции П. производят в различном объеме. Так, при ранениях П. с целью удаления нежизнеспособных тканей производят краевые резекции органа. При опухолях показаны резекции пораженной части П. в пределах здоровых тканей, при этом используют два способа операций — анатомический и атипичный. Анатомические резекции П. включают сегментэктомию, лобэктомию, гемигепатэктомию; их выполняют с предварительным выделением и перевязкой элементов портальной триады — сосудов и желчного протока. Атипичные резекции осуществляют после предварительного обшивания удаляемого участка гемостатическими швами. Резекции П. являются сложными операциями и сопряжены с большим риском в связи с опасностью профузного кровотечения, возникающего во время операции, и тяжелыми осложнениями в послеоперационном периоде.
В ряде случаев (в частности, при поражении ворот П. и невозможности выполнить радикальную операцию) с симптоматической целью, например для ликвидации желтухи, производят паллиативные вмешательства, главным образом различные желчеотводящие операции в виде наложения наружного желчного свища (гепатохолангиостома) или внутреннего отведения желчи (холангиогастро- или еюностомия). Применяют также экстирпацию объемных образований (например, непаразитарных кист), гепатотомию (рассечение капсулы и паренхимы печени) при небольших ранах накладывают швы (рис. 17, 18). Растет число операций по пересадке печени (см Трансплантация органов и тканей).
В послеоперационном периоде проводят мероприятия по ликвидации травматического шока, а также по предотвращению метаболических сдвигов (гипоальбуминемии, гипогликемии, гипопротромбинемии и др.), назначают антибиотики широкого спектра действия и др. Дренажи удаляют на 5—7-й день, тампоны — на 10—12-й день.
Библиогр.: Блюгер А.Ф. и Новицкий И.Н. Практическая гепатология, Рига, 1984; Вагнер Е.А., Журавлев В.А. и Корепанов В.И. Инструментальная диагностика очаговых заболеваний печени, Пермь, 1981; Гранов А.М. и Петровичев Н.Н. Первичный рак печени, Л., 1977, библиогр.; Дунаевский Я.А. Дифференциальная диагностика заболеваний печени. М., 1985; Карташова О.Я. и Максимова Л.А. Функциональная морфология печени, Рига, 1979, библиогр.; Клиническая хирургия, под ред. Ю.М. Панцырева, с. 296, М., 1988; Милонов О.Б. и Бабур Л.А. Эхинококкоз печени, Ташкент, 1982; Онкология, под ред. Н.Н. Трапезникова и Ш. Экхардта, с. 315, М., 1981; Подымова С.Д. Болезни печени. М., 1984, библиогр.; Соколов Л.К. и др. Клинико-инструментальная диагностика болезней органов гепато-панкреатодуоденальной зоны. М., 1987; Хирургическая анатомия живота, под ред. А.Н. Максименкова, с. 297, М., 1972.
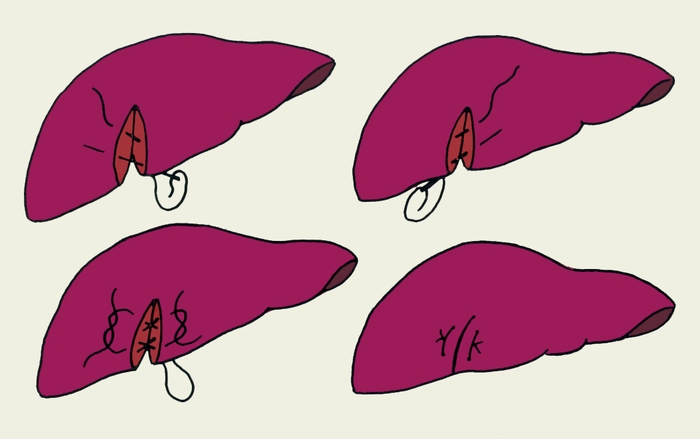
Рис. 18. Схематическое изображение этапов наложения П-образных перекрещивающихся швов на рану печени по Милонову — Мишину.
 узел с некрозом в центре">
узел с некрозом в центре">Рис. 10. Макропрепарат печени при узловой форме рака: виден больших размеров опухолевый узел с некрозом в центре.

Рис. 12а). Печень при ультразвуковом исследовании: в норме (дана для сравнения).
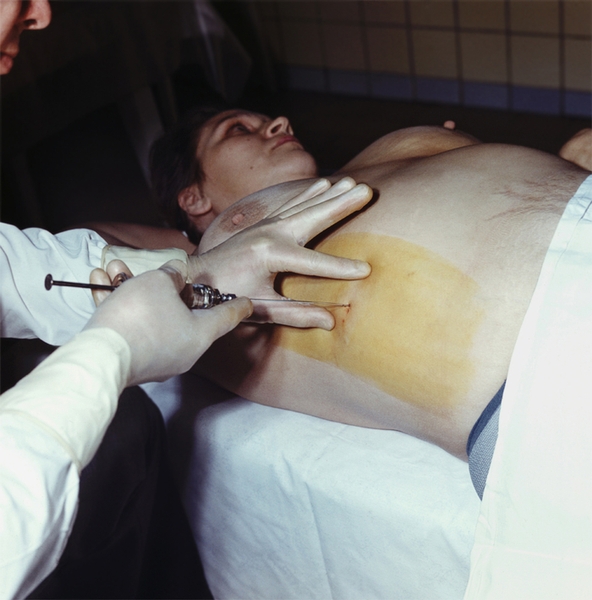
Рис. 6. Положение больного и врача при пункции печени.
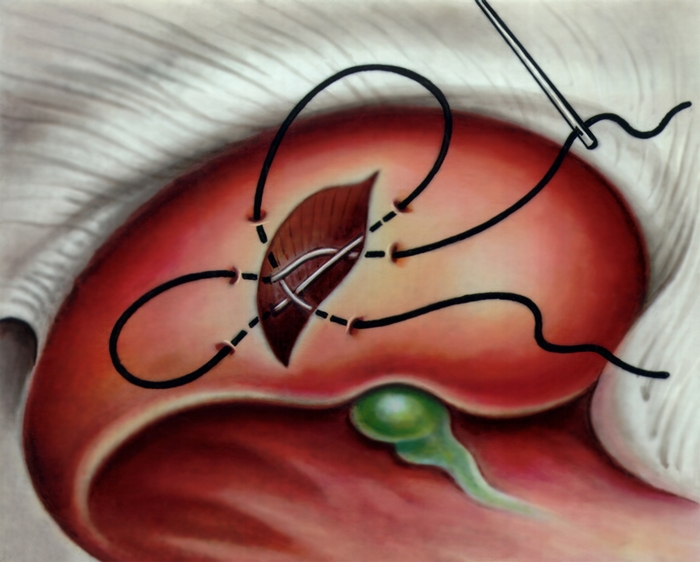
Рис. 17в). Схематическое изображение наложения различных вариантов гемостатических швов при повреждениях печени: по Телкову.
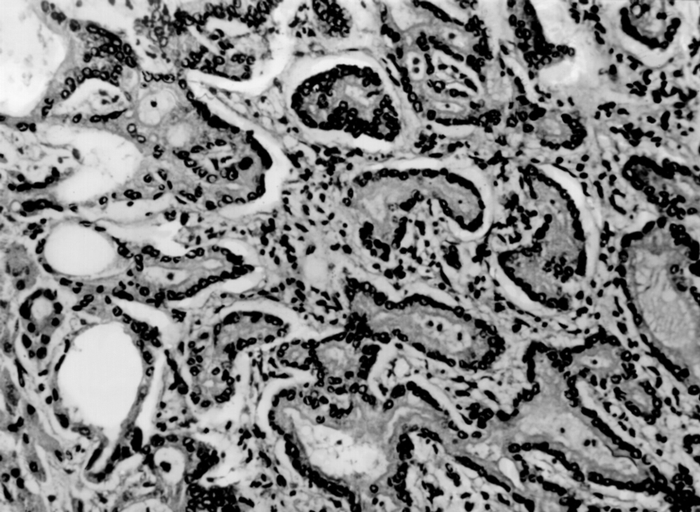 строма хорошо выражена; окраска гематоксилином и эозином; ×12,5">
строма хорошо выражена; окраска гематоксилином и эозином; ×12,5">Рис. 9. Микропрепарат холангиоцеллюлярного рака: клетки опухоли образуют железистые структуры, строма хорошо выражена; окраска гематоксилином и эозином; ×12,5.
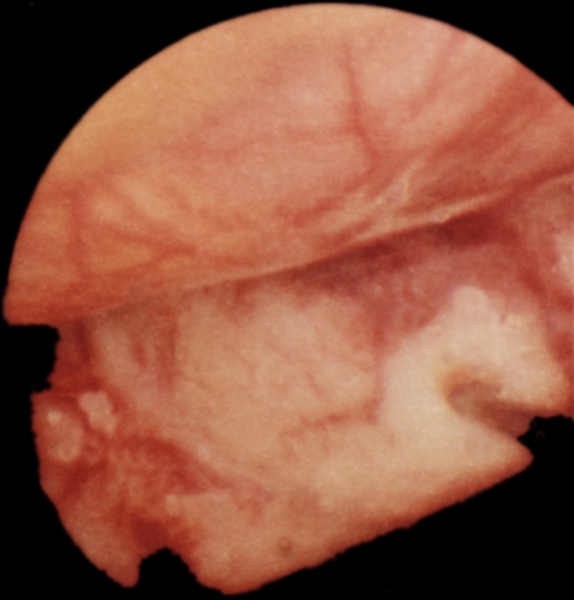
Рис. 16. Лапароскопическая картина метастазов рака желудка в левой доле печени.
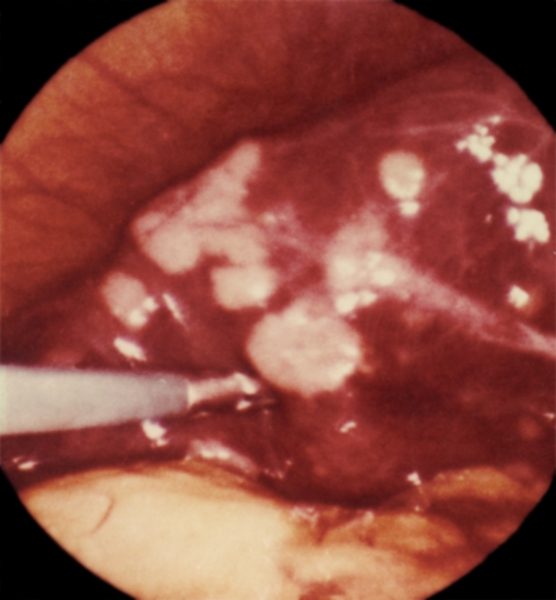
Рис. 15. Лапароскопическая картина первичного рака печени при локализации опухоли в левой доле.

Рис. 11. Макропрепарат печени при диффузной форме рака: по всей поверхности органа определяется множество мелких опухолевых узлов различной величины (макроскопическая картина напоминает цирроз печени).
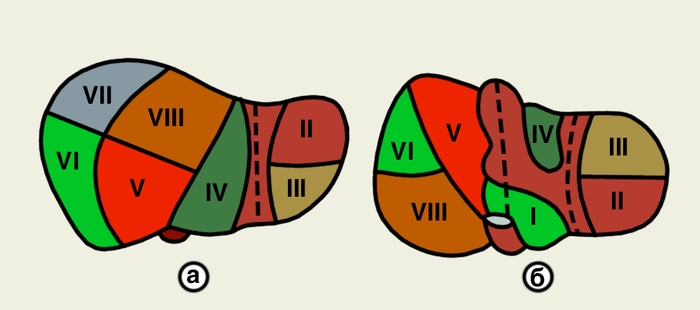
Рис. 3. Схема сегментарного строения печени: а — диафрагмальная поверхность печени; б — висцеральная поверхность печени; римскими цифрами обозначены номера сегментов.
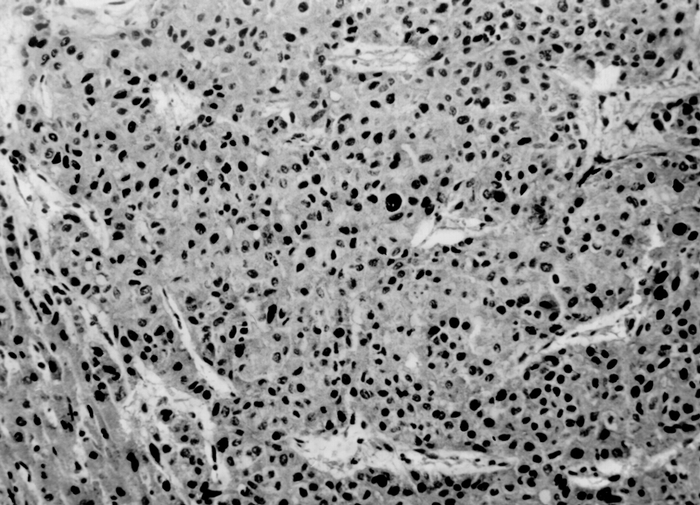
Рис. 8. Микропрепарат гепатоцеллюлярного рака: клетки опухоли имеют полигональную форму, складываются в балкоподобные, местами трабекулярные структуры; окраска гематоксилином и эозином; ×90.
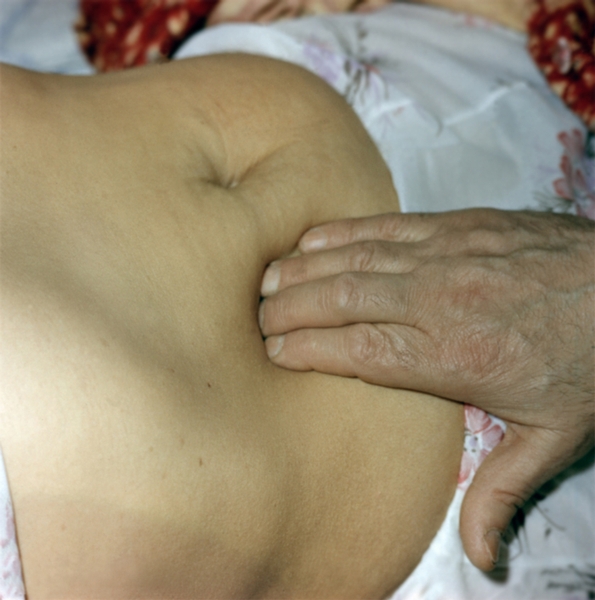
Рис. 5а). Положение правой руки врача при пальпации края печени.
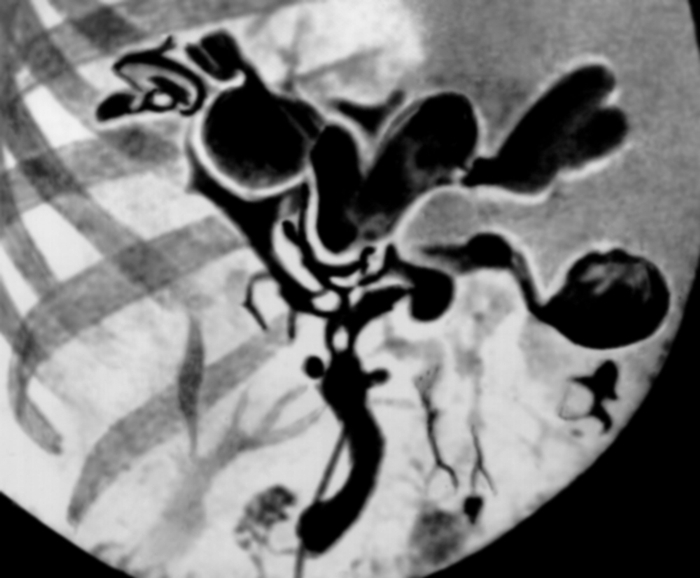
Рис. 7. Интраоперационная холангиограмма при болезни Кароли (прямая проекция): выявляются кистозно-расширенные внутрипеченочные крупные желчные протоки.
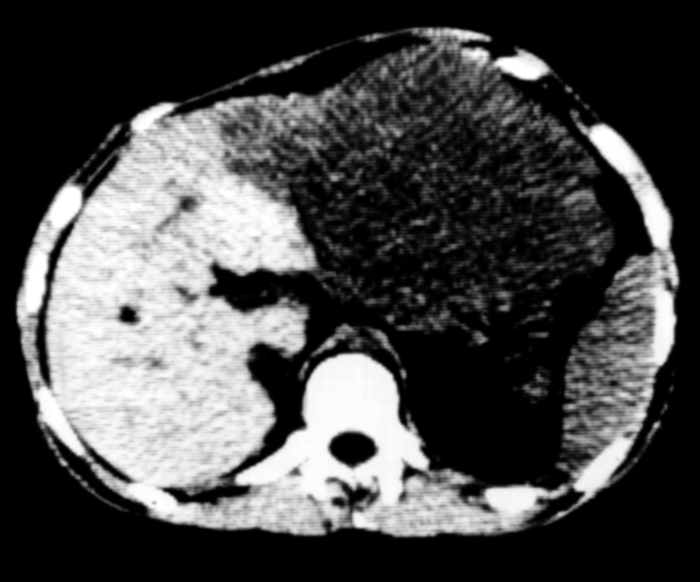 ворота печени">
ворота печени">Рис. 13. Компьютерная томограмма печени при гепатоцеллюлярном раке: в левой доле печени определяется большая бугристая опухоль относительно однородной структуры, сдавливающая ворота печени.
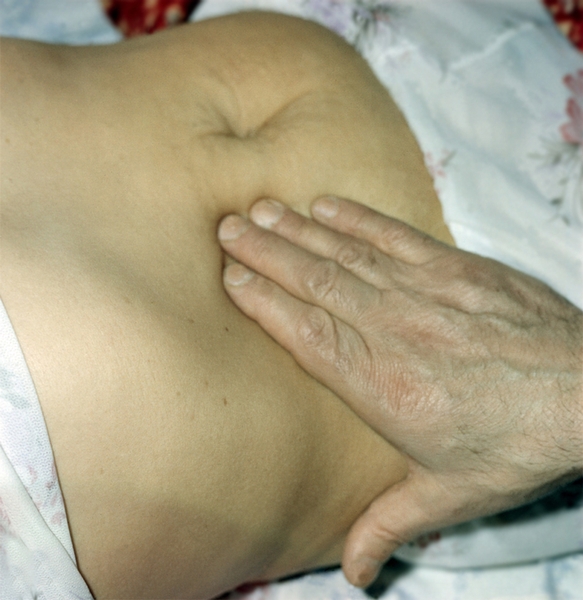
Рис. 5б). Положение правой руки врача при пальпации поверхности печени.
 диафрагма; 3 — венечная связка печени; 4 — левая треугольная связка; 5 — фиброзный отросток печени; 6 — левая доля печени; 7 — серповидная связка печени; 8 — круглая связка печени; 9 — вырезка круглой связки; 10 — нижний край печени; 11 — дно желчного пузыря; 12 — правая доля печени">
диафрагма; 3 — венечная связка печени; 4 — левая треугольная связка; 5 — фиброзный отросток печени; 6 — левая доля печени; 7 — серповидная связка печени; 8 — круглая связка печени; 9 — вырезка круглой связки; 10 — нижний край печени; 11 — дно желчного пузыря; 12 — правая доля печени">Рис. 1. Схематическое изображение печени (вид со стороны диафрагмальной поверхности): 1 — правая треугольная связка; 2 — диафрагма; 3 — венечная связка печени; 4 — левая треугольная связка; 5 — фиброзный отросток печени; 6 — левая доля печени; 7 — серповидная связка печени; 8 — круглая связка печени; 9 — вырезка круглой связки; 10 — нижний край печени; 11 — дно желчного пузыря; 12 — правая доля печени.
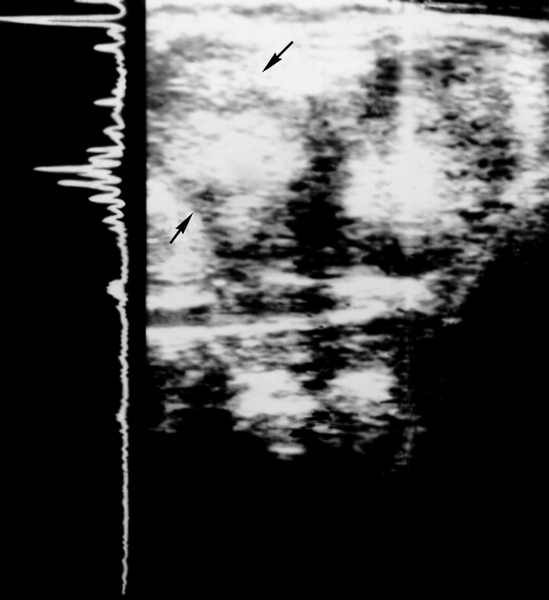
Рис. 12б). Печень при ультразвуковом исследовании: при метастатическом поражении органа (в ткани печени определяются округлой формы зоны неоднородной структуры, соответствующие метастазам, одна из них указана стрелками).
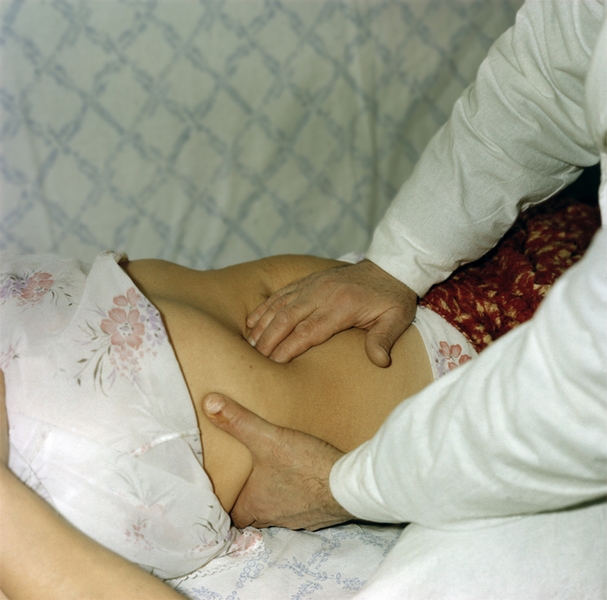
Рис. 4. Положение рук врача при пальпации печени.
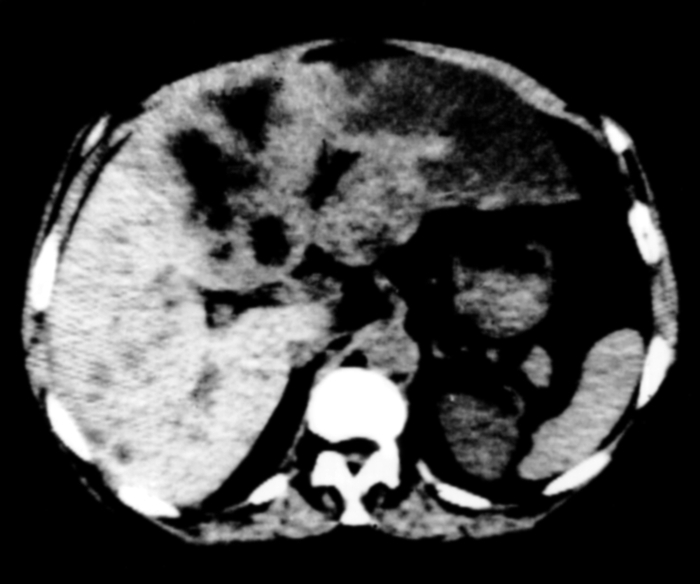
Рис. 14. Компьютерная томограмма печени при холангиоцеллюлярном раке: основной очаг опухоли располагается в левой доле печени; в правой доле определяются метастазы, а также расширенные внутрипеченочные желчные протоки всех калибров.
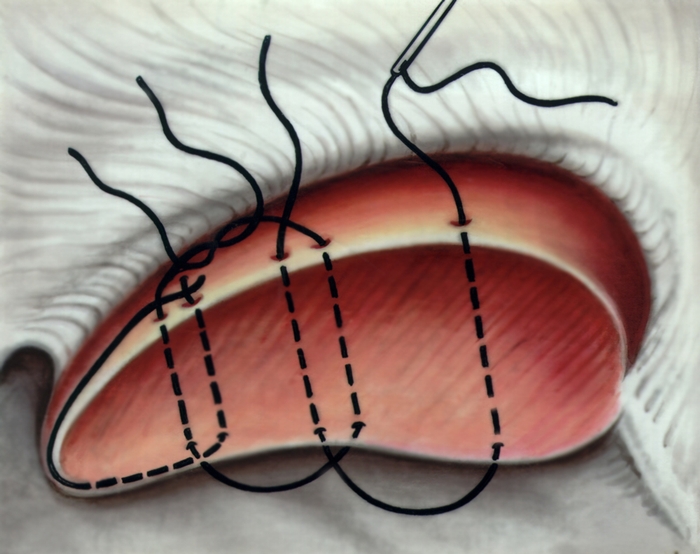
Рис. 17б). Схематическое изображение наложения различных вариантов гемостатических швов при повреждениях печени: по Оппелю.
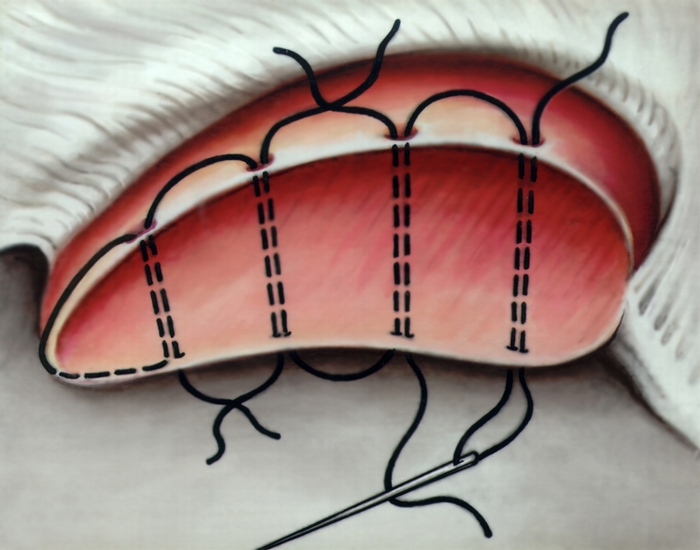
Рис. 17а). Схематическое изображение наложения различных вариантов гемостатических швов при повреждениях печени: по Кузнецову — Ленскому.
 пузырный проток; 11 —желчно-пузырная артерия; 12 — желчный пузырь; 13 — дно желчного пузыря; 14 — квадратная доля; 15 — круглая связка печени; 16 — левая ветвь собственной печеночной артерии">
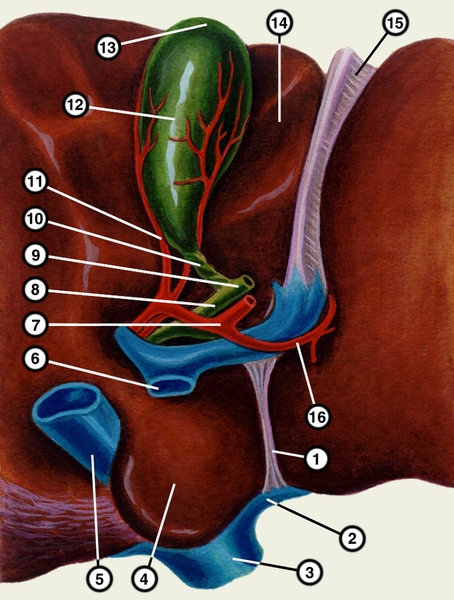
пузырный проток; 11 —желчно-пузырная артерия; 12 — желчный пузырь; 13 — дно желчного пузыря; 14 — квадратная доля; 15 — круглая связка печени; 16 — левая ветвь собственной печеночной артерии">Рис. 2. Схематическое изображение печени (вид со стороны висцеральной поверхности; часть печени слева и справа удалена): 1 — венозная связка; 2 — левая печеночная вена; 3, 5 — нижняя полая вена; 4 — хвостатая доля; 6 — воротная вена; 7 — собственная печеночная артерия; 8 — общий печеночный проток; 9 — общий желчный проток; 10 — пузырный проток; 11 —желчно-пузырная артерия; 12 — желчный пузырь; 13 — дно желчного пузыря; 14 — квадратная доля; 15 — круглая связка печени; 16 — левая ветвь собственной печеночной артерии.
II
Пе́чень (hepar, PNA, BNA, JNA)
орган пищеварительной системы, расположенный в брюшной полости под диафрагмой, в правой подреберной, собственно надчревной и частично в левой подреберной областях; выполняет функции обезвреживания токсических веществ, желчеобразования, участвует в различных видах обмена веществ; при некоторых патологических процессах возникают характерные изменения П.
Пе́чень больша́я бугри́стая (h. magnum tuberosum) — увеличенная в размерах П. с бугристой поверхностью; характерна для постнекротического цирроза.
Пе́чень больша́я пёстрая (h. magnum varium) — увеличенная в размерах П., пестрая на разрезе вследствие чередования очагов кровоизлияний, некроза и сохранившихся участков паренхимы с различной степенью кровенаполнения; характерна для начальных фаз токсической дистрофии.
Пе́чень глазу́рная (син. П. засахаренная) — П., капсула которой имеет молочно-белую окраску вследствие утолщения и пропитывания белками; характерна для хронических полисерозитов.
Пе́чень гуси́ная (h. anserinum) — увеличенная в размерах П. однородно-желтого цвета на разрезе (как у гуся после специального откорма); характерна для резкой степени жировой дистрофии.
Пе́чень до́льчатая (h. lobatum) — резко деформированная П., как бы разделенная на доли, не соответствующие анатомическим долям; характерна для третичного периода сифилиса.
Пе́чень заса́харенная — см. Печень глазурная.
Пе́чень засто́йная (h. Congestivum; син. П. мускатная) — увеличенная в размерах П., пестрая па разрезе вследствие полнокровия капилляров центральной части печеночных долек; характерна для венозной гиперемии.
Пе́чень кисто́зная (h. cystosum; син. поликистоз печени) — П. с многочисленными тонкостенными кистами в паренхиме, заполненными прозрачной жидкостью, возникшими в результате аномалии развития желчных протоков.
Пе́чень кремнёвая (h. silicium) — несколько увеличенная в размерах П. с мелкобугристой поверхностью серовато-коричневого цвета и консистенцией каменистой плотности; характерна для врожденного сифилиса.
Пе́чень муска́тная (h. moschatum) — см. Печень застойная.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.