стойкое искривление позвоночника во фронтальной плоскости. В отличие от искривлений в сагиттальной плоскости (Кифоза, Лордоза) С. всегда является патологическим. В зависимости от анатомических особенностей различают неструктурные, или простые, и структурные, или сложные, сколиозы.
Неструктурные сколиозы возникают после рождения. При этом деформация позвоночника не сопровождается грубыми анатомическими изменениями позвонков и позвоночника в целом, нет фиксированной ротации позвоночника, поэтому часто подобные искривления называют функциональным сколиозом. Их отмечают при нарушении осанки (Осанка) (асимметричная осанка, т.е. функциональное нестойкое отклонение позвоночника во фронтальной плоскости, которое может быть исправлено путем напряжения мышц), укорочении одной ноги, рефлекторном (например, люмбоишалгическом) отклонении позвоночника (см. Остеохондроз), воспалении тканей, расположенных рядом с позвоночником (например, абсцесс околопочечной клетчатки). Резкое боковое искривление позвоночника возникает при болевом синдроме или истерии. Как правило, после устранения причины, форма позвоночника восстанавливается. Например, оперативное удлинение нижней конечности выравнивает положение таза и устраняет компенсаторное боковое искривление позвоночника (так называемый статический или гравитационный, сколиоз).
Структурные сколиозы бывают врожденными и приобретенными. Эта деформация позвоночника может быть одним из симптомов например сирингомиелии, нейрофиброматоза (рис. 1), болезни Фридрейха, синдрома Марфана, синдрома Элерса — Данлоса, мукополисахаридоза, гомоцистинурии, остеохондродисплазии (спондилоэпифизарная дисплазия и др.), перенесенной нейроинфекции (полиомиелит) и др. В ряде случаев боковое искривление позвоночника является ведущим признаком так называемой сколиотической болезни.
В связи с многообразием причин возникновения структурных С. до настоящего времени нет общепризнанной их классификации. Согласно классификации Кобба, в зависимости от первично или предположительно первично вовлеченной в патологический процесс ткани различают невропатические, миопатические, остеопатические и метаболические сколиозы. Каждую из перечисленных групп разделяют в зависимости от этиологии на подгруппы. Так, в группу невропатических входят паралитический С. (полиомиелит), сколиоз при сирингомиелии, нейрофиброматозе, церебральных параличах, спинномозговой грыже и др. Миопатические С. могут быть обусловлены мышечной дистрофией. врожденной миопатией и амиоплазией. Остеопатические С. чаще связаны с пороком развития позвоночника, например одиночный или множественные полупозвонки (рис. 2), полный или частичный синостоз двух позвонков, пороком развития грудной клетки, например добавочные ребра, отсутствие ребер или их синостоз. Остеопатический С. может развиться при тяжелых формах несовершенного остеогенеза (рис. 3), остеомаляции, системном остеопорозе (часто сочетается с так называемым сенильным кифозом). В группу метаболических С. входят боковые искривления позвоночника при рахите, рахитоподобных заболеваниях, нефрогенной остеопатии, нарушениях эндокринной регуляции и др. Среди структурных С. практическое значение имеют также деформации, возникающие при обширных ожогах, заболеваниях грудной клетки, разрушении части позвонков в результате травмы, расположенной экстра- или интрамедуллярно опухоли. Боковые искривления позвоночника неясной этиологии называют идиопатическими сколиозами. В настоящее время большинство разновидностей сколиозов, которые ранее считали идиопатическими, относят к диспластическим. Характер биохимических отклонений (обмен гликозаминогликанов) При врожденном, диспластическом и идиопатическом сколиозах аналогичен. Эти структурные С. встречаются наиболее часто. Деформацию позвоночника, возникающую в результате врожденных изменений формы позвонков, например полупозвонки, называют врожденным сколиозом, менее грубые изменения их формы, не приводящие непосредственно к боковому искривлению, например аномалия тропизма суставных отростков, называют диспластическим сколиозом.
Для объяснения механизма формирования бокового искривления позвоночника выдвинут ряд гипотез. Так, выделяют дистензионные С., при возникновении которых формирование дуги искривления связано с нарушением мышечного равновесия (так называемая мышечная гипотеза). Примером подобного С. является паралитический. Для большинства других диспластических С. основным патогенетическим фактором считают первичное нарушение роста. Все структурные изменения позвонков при этих С. возникают в процессе роста. К ним относят торсию (скручивание позвонка — укорочение дужки на выпуклой стороне искривления и одновременное удлинение дужки на вогнутой стороне). При этом тело позвонка принимает клиновидную форму, меняется структура его губчатого вещества (перекладины костной ткани располагаются как бы по спирали). Наиболее интенсивная деформация увеличивается в периоды ускоренного роста. В начальной стадии развития диспластического С. тела позвонков остаются симметричными, студенистое ядро располагается эксцентрично, уменьшается в диаметре, межпозвоночные диски приобретают клиновидную форму. При развитии деформации нарастают дистрофические изменения в студенистом ядре, тела позвонков становятся асимметричными, а диски симметричными. Многие ортопеды объясняют развитие диспластического сколиоза эпифизеолизом дисков — соскальзыванием их по эпифизарному хрящу. Некоторые авторы придают большое значение дистрофическим процессам в эпифизарном хряще и в самом межпозвоночном диске, которые связывают с нарушением трофики и заболеваниями нервной системы (например, при дизрафическом статусе — см. Сирингомиелия). В конечной стадии сколиотическая деформация в бо́льшей степени определяется клиновидной деформацией тел позвонков. Позднее половое созревание удлиняет период асимметричного роста позвонков и утяжеляет течение сколиоза. С. может прогрессировать и после окончания роста позвоночника за счет остеопороза позвонков и дистрофического процесса в межпозвоночных дисках. Прогрессированию сколиоза во всех возрастных группах могут способствовать также неблагоприятные условия статодинамической нагрузки, слабость мышечной системы, сопутствующие заболевания нервной системы.
Деформация позвоночника при С. состоит как минимум из трех дуг искривлений — одной первичной и двух вторичных, компенсаторных. При некоторых структурных С. компенсаторные дуги формируются недостаточно, поэтому для них характерна большая первичная дуга (рис. 4). Определение первичной дуги искривления имеет важное значение для оценки типа сколиоза. Первичная дуга появляется раньше других, она отличается стабильностью, в ней более выражены структурные изменения (прежде всего торсия позвонков, а при выраженной деформации и клиновидность тел позвонков), ее величина (в градусах) обычно больше, чем компенсаторных дуг. Между первичным и вторичным искривлениями расположен нейтральный позвонок (без торсии или ротации). Он может входить в состав того или иного искривления, в связи с чем, как правило, занимает наклонное положение.
В качестве критерия тяжести деформации используют ряд показателей — выраженность торсии позвонков, стабильность искривления и его величину в градусах. Предложено несколько вариантов деления сколиозов по степеням. В нашей стране наибольшее распространение получила классификация Чаклина, в соответствии с которой различают четыре степени сколиоза: I степень — искривление до 10° (170°), II степень — искривление до 25° (155°), III степень — до 40° (140°), IV степень — более 40°. А.Е. Фрумина предложила при IV степени сколиоза выделять тяжелые искривления до 75° (105°) и крайне тяжелые — более 75°. Существуют и иные варианты деления С. по степеням: I степень — до 30°, II степень — до 60°, III степень — до 90°, IV степень более 90°. Однако все они условны и авторы не придают этому принципиального значения.
Степень деформации обычно оценивают по величине первичной дуги искривления. Из многочисленных способов определения угла искривления наибольшее распространение получили методы Кобба — Липманна и Фергюсона — Риссера. Метод Кобба — Липманна заключается в следующем: проводят линии вдоль верхнего и нижнего краев тел нейтральных позвонков (верхнего и нижнего); перекрест перпендикуляров, восстановленных к этим двум линиям, дает угол искривления. При использовании метода Фергюсона — Риссера выявляют три точки дуги искривления: две, соответствующие центрам нейтральных позвонков, и третью в центре позвонка, расположенного на вершине дуги искривления; образованный этими точками угол отражает величину искривления. Метод Фергюсона — Риссера позволяет получить более точные данные, но метод Кобба — Липманна проще и чаще применяется в практике. Для оценки других компонентов сколиотической деформации измеряют торсию позвонков по проекции основания дужек или остистого отростка, а также клиновидность тел позвонков по разнице их высоты с выпуклой и вогнутой сторон искривления.
Большое значение имеет стабильность деформации позвоночника, для объективной оценки которой обычно используют рентгенографию позвоночника в переднезадней проекции в положении больного стоя и лежа. Отношение величин углов искривления на этих снимках (индекс стабильности) позволяет вести наблюдение в динамике, особенно при прогрессировании деформации. Стабильность деформации не зависит от ее степени. Нестабильные С. склонны к прогрессированию.
Важной характеристикой сколиотической деформации является ее уравновешенность. Для неуравновешенных (декомпенсированных) С. характерно отклонение центра тяжести туловища от средней линии. В практике для оценки уравновешенности используют отвес, опущенный от остистого отростка VII шейного позвонка или большого затылочного бугра.
По локализации вершины угла первичного искривления выделяют следующие типы С.: шейно-грудной, грудной, пояснично-грудной, поясничный и комбинированной, или двойной.
При шейно-грудном (верхнегрудном) С. вершина первичной дуги искривления позвоночника локализуется на уровне IV—V грудных позвонков. Эта дуга обычно короткая, а компенсаторная дуга длинная, захватывает нижний грудной и поясничный отделы позвоночника. Уже на ранних этапах развития при шейно-грудном С. отмечают резкую асимметрию надплечий, вовлечение шейного отдела позвоночника, что сопровождается развитием костной формы кривошеи и изменениями лицевого скелета. При этом типе С. мало нарушается функция внешнего дыхания и сердечно-сосудистой системы; в зрелом возрасте нередко развивается остеохондроз грудного отдела позвоночника. При сочетании с кифозом могут возникать нарушения функции спинного мозга.
Грудной С. чаще бывает правосторонним, его вершина расположена на уровне VII—VIII грудных позвонков. Примерно у 70% больных с этим типом С. наблюдается прогрессирование деформации (один из самых «злокачественных» С.). Значительная деформация грудной клетки приводит к нарушению функции внешнего дыхания и сердечно-сосудистой системы — так называемое кифозосколиотическое сердце. Грудной С. вызывает значительные нарушения фигуры больного (изменяются треугольники талии, развивается реберный горб).
Пояснично-грудной С. имеет вершину первичной дуги искривления на уровне Х—XII грудных позвонков и по характеру занимает промежуточное положение между грудными и поясничными С. Правосторонний пояснично-грудной С. по течению напоминает грудной, т.е. склонен к прогрессированию, а левосторонний приближается к поясничному сколиозу. В целом при этом типе С. значительно нарушается функция внешнего дыхания и сердечно-сосудистой системы, изменяется фигура больного, нередко отмечаются боли.
Поясничный С. характеризуется дугой искривления с вершиной на уровне I—II поясничных позвонков, чаще встречается левосторонний поясничный С. Он отличается сравнительно легким течением, редко дает значительную степень деформации, функция внешнего дыхания почти не нарушается. При I—II степенях деформации поясничный С. мало заметен и часто не распознается. Для этого типа С. характерно сравнительно раннее появление поясничных и пояснично-крестцовых болей (нередко уже во втором или третьем десятилетии жизни). Быстро развивается дистрофический процесс в межпозвоночных дисках (остеохондроз), а затем спондилез, в результате чего деформация прогрессирует, угол дуги искривления достигает 20—30°, что изменяет фигуру больного (чаще это отмечается в пожилом возрасте).
Пояснично-крестцовый С. встречается редко, вершина деформации расположена в нижних поясничных позвонках, в дугу искривления включается таз, в результате чего происходит его перекос с относительным удлинением одной ноги. На рентгенограммах определяют выраженную торсию поясничных позвонков без бокового искривления. Этот тип С. также может вызывать пояснично-крестцовые боли.
Комбинированный, или S-образный, тип С называют также двойным, т.к. от других типов С. он отличается наличием двух первичных дуг искривления. Вершина грудного искривления находится на уровне VIII—IX грудных позвонков, а поясничного — на уровне первых верхних поясничных позвонков. Нередко этот тип С. смешивают с грудным и поясничным сколиозом. При комбинированном С., обе кривизны обладают примерно равной величиной и стабильностью. Лишь при комбинированном сколиозе IV степени это соотношение меняется, т.к. грудная кривизна как бы обгоняет поясничную. Внешне течение комбинированного С. весьма благоприятно, т.к. имеются уравновешивающие друг друга две кривизны, однако динамическое наблюдение показывает, что он склонен к прогрессированию. Обычно при этом типе С. нарушается функция внешнего дыхания сердечно-сосудистой системы, рано появляются боли в поясничной области.
Для диспластического С. характерна гипермобильность многих суставов и позвоночника (см. Суставы, Позвоночник), часто отмечают статическое Плоскостопие. Нередко наблюдается слабость мышечной системы, особенно мышц спины, брюшной стенки и так называемой пельвиотрохантерной группы (ягодичных и др.), что приводит к значительному нарушению осанки и способствует прогрессированию деформации позвоночника.
Диагноз. Обследование начинают с общего осмотра. Обращают внимание на осанку (стоит прямо, сутулится, в какую сторону отклонено туловище). Отмечают положение головы, симметрию лица, уровень расположения надплечий, симметрию треугольников и характер линии талии. Фиксируют также расположение пупка, форму грудной клетки, а у девочек симметрию положения и развития молочных желез. Кроме того, нужно выяснить, на одном ли уровне расположены гребни подвздошных костей, нет ли деформации или укорочения нижних конечностей. При осмотре сзади определяют положение лопаток, наличие кифоза или лордоза в грудном отделе позвоночника, реберного горба, расположение межъягодичной складки. При осмотре сбоку (с обеих сторон) оценивают кифоз и протяженность реберного горба. Очень важно осмотреть больного со сколиозом в процессе постепенного сгибания головы, грудного, поясничного отделов позвоночника и всего туловища вначале стоя, а затем сидя. В последнем случае неструктурная деформация позвоночника во фронтальной плоскости нивелируется. При осмотре больного в наклонном положении (стоя или сидя) хорошо видна асимметрия мышечного рельефа (в поясничном отделе; рис. 2, б) и реберный горб (в грудном отделе; рис. 4, д) на выпуклой стороне искривления. При неструктурных С. этой асимметрии не бывает. Для оценки высоты реберного горба можно провести несложное измерение. С этой целью больному предлагают постепенно наклоняться вперед, и в момент, когда разница между сторонами (выбухающие и уплощенные ребра) станет максимальной, устанавливают горизонтально поперек позвоночника планку на уровне вершины реберного горба и измеряют расстояние от планки до грудной клетки с уплощенной стороны. Для более точных измерений высоты реберного горба используют специальные приборы. Для определения внешней формы позвоночника и грудной клетки при С. предложен ряд конструкций сколиозометров. например кифосколиозометр Недригайловой, фотографирование на сетке по Гаглунгу и др.
Наиболее достоверную информацию о характере искривления позвоночника дает рентгенологическое исследование. Его следует проводить во всех случаях, когда клинически определяется деформация позвоночника. Выполняют рентгенографию позвоночника в переднезадней проекции в положениях стоя и лежа (рис. 4, е, ж), а также делают профильный снимок — в положении больного лежа. Желательно на одной рентгенограмме снять весь позвоночник, а на прямом снимке получить изображение крыльев таза (особенно в период окончания роста). Для специальных целей иногда делают рентгенограммы в положении сидя с наклоном вправо и влево. Кроме определения этиологии, типа С., его степени и других характеристик на рентгенограммах отмечают признаки прогрессирования деформации (например, признак Мовшовича — относительный остеопороз нижнебоковых сегментов тел позвонков на выпуклой стороне дуги искривления), критерий роста позвоночника (тест Риссера). Последний имеет особо важное значение, т.к. окончание роста соответствует замедлению или прекращению прогрессирования С. Принято различать четыре степени покрытия крыльев подвздошных костей ядрами окостенения: I — появление ядер, II — их развитие до середины крыла подвздошной кости, III — полное покрытие крыла подвздошной кости, IV — полное спаяние ядер с основной костью. Однако замедление роста не означает полного прекращения прогрессирования С. Известно, что после завершения развития апофизов подвздошных костей при выраженных степенях деформации позвоночника она может нарастать.
Обследование больного со С. обычно включает антропометрические измерения (см. Антропометрия), дополнительно определяют рост сидя и по его динамике судят о начале периода усиленного роста позвоночника. Иногда оценивают возможность растягивания позвоночника в подвешенном состоянии, например с помощью петли Глиссона. По разнице роста, измеренного обычным способом и с нагрузкой, судят о стабильности деформации позвоночника. Если искривление позвоночника устраняется в висе или лежа, то говорят о нефиксированном С. (как правило, это неструктурная деформация). Сколиоз, который удается устранить неполностью, является частично фиксированным, а при невозможности коррекции — фиксированным. При нестабильном С. кроме возможности пассивной коррекции выявляют также способность к активной самокоррекции деформации (рис. 4, г).
Для определения уравновешенности С. используют отвес, опущенный от VII шейного позвонка или большого затылочного бугра до межъягодичной складки. Отклонение его в сторону свидетельствует о неуравновешенности деформации (декомпенсированный С.), что создает дополнительные условия неблагоприятной статико-динамической нагрузки и способствует ее прогрессированию. Проверяют способность к активному самоуравновешиванию за счет перемещения центра тяжести. Для оценки функционального состояния мышц туловища часто используют функциональные пробы на выносливость к длительной статической нагрузке. Так, для определения функционального состояния мышц-разгибателей туловища предлагают удерживать его на весу до отказа от нагрузки. Этот показатель в норме в возрасте 7—11 лет составляет 5—2 мин, 12—16 лет — 11/2—21/2 мин. Аналогичный тест для мышц живота (удержание выпрямленных ног на весу под углом около 30° к горизонтали) в норме составляет не менее 1 мин. Для избирательного тестирования мышц брюшной стенки (без участия пояснично-подвздошных мышц) рекомендуется удержание туловища в положении полуприседания (руки на затылке или разведены в стороны; рис. 5) с сильно согнутыми ногами (стопы фиксированы); в норме этот показатель равен 1/2—11/2 мин.
Завершая обследование больного со С., оценивают функцию внешнего дыхания и сердечно-сосудистой системы. Больной со структурным С. обязательно должен быть осмотрен невропатологом для уточнения этиологии деформации и происхождения сопутствующих вторичных нарушений функции нервной системы (боль, нарушения чувствительности, движений и т.п.). При метаболических С. важное значение имеет биохимическое исследование крови, мочи.
Лечение. Комплекс лечебных мероприятий, проводимых при боковом искривлении позвоночника, зависит от его причины, возраста больного, структуры, степени, стабильности, уравновешенности, прогрессирования деформации, типа сколиоза, возможности активной и пассивной коррекции, состояния связочного и мышечного аппарата, функции внешнего дыхания, сердечно-сосудистой и нервной систем. Больные со С. должны находиться под постоянным наблюдением ортопеда с момента установления диагноза. Контрольные осмотры в период роста проводят каждые 6 мес., а во время усиленного роста и при прогрессирующих формах С. не реже 1 раза в 3 мес. Взрослых с выраженной деформацией позвоночника также ежегодно должен обследовать ортопед, особенно при возникновении болей или нарушении корешковых функций.
В абсолютном большинстве случаев лечение С. консервативное и проводится длительно в амбулаторных условиях; при склонности к прогрессированию или при сколиозах II—III степени у детей школьного возраста — в специализированных школах-интернатах и санаториях.
Консервативное лечение направлено на предупреждение дальнейшего прогрессирования деформации, улучшение осанки, функции внешнего дыхания и сердечно-сосудистой системы. Лишь при I—II степени деформации, при стабильном уравновешенном С., не склонном к прогрессированию, удается добиться небольшой коррекции, преимущественно за счет неструктурного ее компонента. Стремление достичь значительного исправления искривления при сколиозе III степени, например путем интенсивного растягивания или мобилизации позвоночника, может нарушить компенсацию процесса и явиться пусковым моментом бурного прогрессирования.
Консервативное лечение С. включает рациональные двигательный режим и питание, общеукрепляющие и закаливающие процедуры, консервативные ортопедические мероприятия (ношение корсета, пребывание в гипсовой кроватке), активную коррекцию деформации (физические упражнения), гидрокинезотерапию, массаж, пассивную коррекцию деформации (лечение положением: рис. 6), физиотерапию (электростимуляция мышц), занятия спортом (лыжи, плавание). При начальной степени непрогрессирующего С. комплекс лечебных мероприятий состоит из лечебной гимнастики (упражнения корригирующего характера, дозированно вытягивающие позвоночник, укрепляющие мышцы спины, вырабатывающие правильную осанку), массажа мышц спины (1—2 курса по 12—15 процедур ежегодно), проводимой ежедневно пассивной коррекции деформации с помощью специального гамачка, валика, асимметричных поз. Лечение проводится на фоне рационального двигательного режима, сниженной статической и динамической нагрузки на позвоночник. Дети с искривлением позвоночника должны научиться быстро и качественны выполнять домашние задания, а не сидеть часами над уроками, больше гулять и участвовать в подвижных играх. Следует правильно организовать их рабочее место — высота стола и стуле должна соответствовать росту ребенка, источник света должен быть достаточно ярким. Спать они должны на полужесткой постели, например на фанерном щите с небольшим матрацем и невысокой подушкой. Питание должно быть разнообразным, полноценным и витаминизированным. Эффективность лечения оценивается по данным контрольной рентгенографии (переднезадняя проекция в положении стоя) и результатам функционального тестирования мышечной системы. После завершения роста позвоночника (тест Риссера III—IV), если деформация осталась в пределах I степени, то, как правило, прогрессирования не отмечают. Взрослым рекомендуют избегать перегрузок позвоночника, избытка массы тела, поддерживать свою физическую форму с помощью систематических занятий физической культурой. Нежелательно выбирать профессию, связанную с длительным пребыванием в статических потах и подниманием тяжестей.
При сколиозе II степени комплекс консервативных лечебных мероприятий зависит от его стабильности, уравновешенности и типа, а также состояния мышц и связок, т. е. вероятности прогрессирования. При непрогрессирующем С. используются в основном те же средства, что и при сколиозе I степени. Ведущее место отводится ЛФК. Занятия могут проводиться индивидуально или в группе (5—7 человек). Общая длительность их 35—45 мин. Минимальная продолжительность курса лечения с помощью корригирующей гимнастики — 3—4 мес. с его повторением на протяжении года и ежедневными самостоятельными занятиями лечебной гимнастикой дома. Занятие корригирующей гимнастикой обычно включает: подготовительную часть — порядковые упражнения и улучшающие осанку; основную часть упражнения, вытягивающие позвоночник, оказывающие дифференцированное корригирующее воздействие на деформированный отдел позвоночника, упражнения, укрепляющие мышцы брюшной стенки, спины, на балансирование и равновесие; заключительную часть — упражнения, расширяющие грудную клетку и улучшающие функцию внешнего дыхания. Особое значение придают укреплению мышц брюшной стенки, спины, пояснично-подвздошной мышцы. Определенное влияние на уравновешенность и сохранение правильного положения тела при статической нагрузке оказывает, тренировка мышц пельвиотрохантерной группы. Помимо симметричных упражнений используют избирательную тренировку ослабленных мышц, например, преимущественного напряжения косых мышц живота с выпуклой стороны искривления пояснично-грудного отдела позвоночника достигают при отведении ноги в сторону с противодействием (лежа на спине) или при поднимании обеих ног (лежа на боку на согнутой стороне; рис. 7). При локализации вершины дуги искривления от Х грудного до I поясничного позвонка включительно тренируют пояснично-подвздошную мышцу на вогнутой стороне дуги (рис. 8). Необходимо следить, чтобы при выполнении упражнений не увеличивалась подвижность позвоночника. Интенсивное напряжение ослабленных мышц можно получить в изометрическом режиме их сокращения, например при попытке отклонить фиксированное туловище в сторону либо приподнять рукой (рис. 9) или ногой тяжелый (около 5 кг) мешок с песком.
Специальное корригирующее воздействие на позвоночник оказывают вытягивающие упражнения и упражнения, основанные на изменении положения плечевого, тазового пояса и туловища больного. Интенсивные вытягивающие упражнения действуют на весь позвоночник (так называемые чистые висы) и применяются с большой осторожностью, обычно лишь с целью мобилизации позвоночника перед оперативным вмешательством (рис. 10). При консервативном лечении, как правило, используют более щадящие способы вытяжения (например, на наклонной плоскости лежа на спине, животе, боку), реже смешанные висы. Нередко их сочетают с тренировкой мышц туловища (рис. 11). Более локализованное воздействие на позвоночник оказывают асимметричные упражнения (рис. 12, 13): в грудном отделе — с вытягиванием руки вверх (с вогнутой стороны), а в поясничном — с отведением ноги в сторону (с выпуклой стороны). Коррекция торсионных изменений в позвоночнике осуществляется путем поворота таза при заведении ноги назад (в поясничном отделе, рис. 14) или посредством поворота туловища, например при отведении руки назад (в грудном отделе). Вытягивающие и деторсионные упражнения не используют при опасности чрезмерной мобилизации позвоночника. Их трудно подобрать при близко расположенных кривизнах в грудном и поясничном отделах. Более интенсивное корригирующее воздействие на позвоночник оказывают упражнения с отклонением туловища в сторону выпуклости дуги искривления (рис. 15, а) и противоупором руки (рис. 15, б), валика, корригирующей рамы, что позволяет более четко локализовать воздействие. Большинство корригирующих упражнений выполняется в положении лежа. Широко распространенная ранее методика Клаппа (упражнения в ползании) имеет ограниченные показания к применению, т.к. способствует мобилизации позвоночника. Подобные упражнения рекомендуется включать лишь после достаточного укрепления мышц туловища.
Наряду с общепринятыми упражнениями, улучшающими функцию внешнего дыхания и симметрично расширяющими грудную клетку, при С. используют асимметричные дыхательные упражнения, например лежа на боку на выпуклой стороне искривления в грудном отделе позвоночника (рис. 16).
Достигнутый лечебный эффект обязательно должен быть закреплен с помощью выработки стереотипа правильной осанки. Большое значение при неуравновешенных формах С. имеет выработка навыка активной самокоррекции, т.е. смещения центра тяжести в сторону в вертикальном положении.
Средствами пассивной коррекции являются массаж и лечение положением. Массаж подготавливает организм больного к физическим упражнениям и усиливает достигаемое им воздействие. Он особенно показан ослабленным детям младшего возраста, которые не могут выполнять корригирующую гимнастику с большой общей нагрузкой. Техника процедуры зависит от функционального состояния мышечной системы и характера искривления. Массаж на выпуклой стороне дуги искривления более интенсивен, а на вогнутой стороне направлен на расслабление сокращенных мышц. Последовательность обычно следующая: длинные мышцы спины, трапециевидные мышцы, широчайшие мышцы спины и передние зубчатые, затем брюшная стенка с акцентом на косые мышцы живота. В младшем возрасте массаж сочетают с пассивной коррекцией — пассивными наклонами туловища в выпуклую сторону искривления с противоупором руки массажиста и пассивным поворотом туловища или таза в зависимости от локализации деформации позвоночника. Применяют также легкое сдавливание грудной клетки в диагональном направлении для уменьшения выпуклости ребер спереди.
Для закрепления достигнутой физическими упражнениями коррекции используют лечебные укладки (например, на боку) или асимметричные позы (например, при левостороннем поясничном и правостороннем грудном искривлении лежа на животе отводят левую ногу и вытягивают левую руку). Коррекция положением проводится несколько раз в день, общая продолжительность до 11/2 ч. Иногда для пассивной коррекции применяют гипсовые кроватки. Некоторые ортопеды рекомендуют лечение с помощью корсетов. Для избирательного укрепления мышц туловища успешно используют электростимуляцию мышц.
При прогрессирующем течении сколиотической деформации обычно лечение проводят в ортопедическом стационаре или в школе-интернате для детей со сколиозом. Его целью является стабилизация патологического процесса путем укрепления мышечной системы ребенка. Назначают режим разгрузки позвоночника (рис. 17), корсет для его фиксации. Лечебная гимнастика проводится только в положении лежа. Она включает упражнения преимущественно изометрического характера, направленные на избирательную тренировку мышц, поддерживающих позвоночник (спины, живота, пояснично-подвздошные мышцы, квадратные мышцы поясницы). Обязательны повторные курсы (несколько раз в год до завершения роста) массажа мышц спины и брюшной стенки, а также их электростимуляция. Обычно они чередуются. Не рекомендуются физиотерапевтические процедуры и курортные факторы, которые наряду с улучшением кровообращения вызывают расслабление мышц (например, парафиноозокеритовые аппликации или грязелечение). Категорически противопоказаны любые попытки пассивной мобилизации и вытягивания позвоночника, например мануальная терапия, пассивные движения в сочетании с массажем. Из средств пассивной коррекции используют лишь строго дозированное лечение положением в специальном гамаке или гипсовой кроватке. При резком снижении стабильности С. осторожно следует подходить к занятиям плаванием и ходьбе на лыжах, т.к. это может увеличить мобильность позвоночника. Плавание можно разрешить лишь тогда, когда восстановится компенсация, т.е. увеличится стабильность сколиоза.
При выраженных степенях сколиотической деформации (III—IV степень), если избран консервативный метод лечения, коррекция деформации не проводится. Лечебные мероприятия направлены на укрепление мышц, поддерживающих позвоночник (симметричные упражнения преимущественно лежа), улучшение функции внешнего дыхания и тренировку сердечно-сосудистой системы.
При неэффективности консервативного лечения и значительном прогрессировании деформации в ограниченном числе случаев лечение оперативное При диспластических сколиозах II степени показаниями к операции обычно являются шейно-грудной и грудной типы сколиоза. При поясничном типе сколиоза III степени операция проводится в случае его прогрессирования. Нередко показано оперативное лечение при неврогенных С. Даже в случае выраженного метаболического С. (синдромы Марфана, Элерса — Данлоса и др), решение об операции следует принимать с большой осторожностью.
Оперативное лечение С. направлено на стабилизацию позвоночника и компенсации искривления, уменьшение тяжелой деформации. Исходы всех оперативных вмешательств более стабильны, если они проведены в период полового созревания и зрелости скелета. Результаты оперативных вмешательств, проверенных в более раннем возрасте, менее благоприятны в связи с продолжающимся прогрессированием сколиоза.
Существует несколько типов оперативных вмешательств, производимых на сколиотическом позвоночнике у детей. Закрепление коррекции, достигнутой с помощью консервативного лечения, возможно путем оперативной фиксации задних отделов позвоночника — заднего спондилодеза (рис. 18). Исправление деформации осуществляется с помощью специальных погружных устройств — дистракторов (например Харрингтона), а также путем вмешательств на передних отделах позвоночника (дискотомия, энуклеация и др.). После операций показаны длительное ношение корсетов и восстановительное лечение.
Прогноз определяется своевременностью и адекватностью лечения, а также типом, локализацией и другими особенностями патологии.
 упражнение, применяемое при сколиозе в период подготовки к оперативному вмешательству">
упражнение, применяемое при сколиозе в период подготовки к оперативному вмешательству">Рис. 10а). Вытягивающее упражнение, применяемое при сколиозе в период подготовки к оперативному вмешательству.
 Рентгенограмма позвоночника (прямая проекция) при сколиозе, обусловленном нейрофиброматозом: резкое боковое искривление в грудном отделе позвоночника">
Рентгенограмма позвоночника (прямая проекция) при сколиозе, обусловленном нейрофиброматозом: резкое боковое искривление в грудном отделе позвоночника">Рис. 1. Рентгенограмма позвоночника (прямая проекция) при сколиозе, обусловленном нейрофиброматозом: резкое боковое искривление в грудном отделе позвоночника.

Рис. 10б). Вытягивающее упражнение, применяемое при сколиозе в период подготовки к оперативному вмешательству.

Рис. 12а). Асимметричное упражнение, направленное на коррекцию бокового искривления позвоночника в грудном отделе.

Рис. 15б). Корригирующее упражнение при сколиозе: отклонение туловища в сторону выпуклости дуги искривления с противоупором руки в области вершины искривления.
 больной 10 лет: вид спереди при наклоне туловища вперед; отмечается асимметрия мышечного рельефа в поясничном отделе позвоночника">
больной 10 лет: вид спереди при наклоне туловища вперед; отмечается асимметрия мышечного рельефа в поясничном отделе позвоночника">Рис. 2б). Врожденный сколиоз у больной 10 лет: вид спереди при наклоне туловища вперед; отмечается асимметрия мышечного рельефа в поясничном отделе позвоночника.

Рис. 13. Асимметричное упражнение, направленное на коррекцию бокового искривления позвоночника в поясничном отделе.
 поза)">
поза)">Рис. 4в). Диспластический сколиоз у девочки 12 лет: вид сзади (привычная поза).

Рис. 4д). Диспластический сколиоз у девочки 12 лет: вид спереди при наклоне туловища вперед, справа выступает реберный горб.
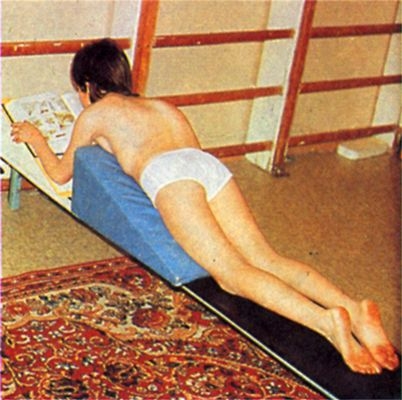
Рис. 17. Разгрузка позвоночника при сколиозе: больная лежит на наклонной плоскости и специальной клиновидной подставке.
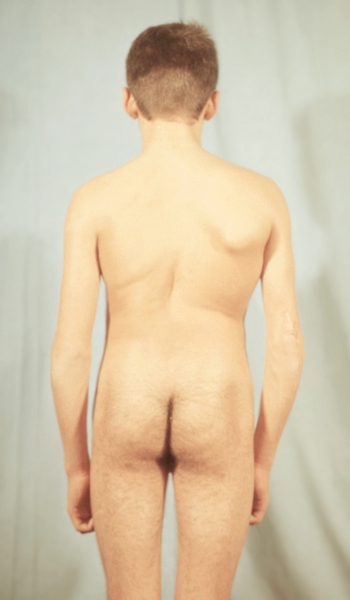
Рис. 3в). Больной несовершенным остеогенезом с левосторонним поясничным и правосторонним грудным сколиозом II степени: вид сзади.
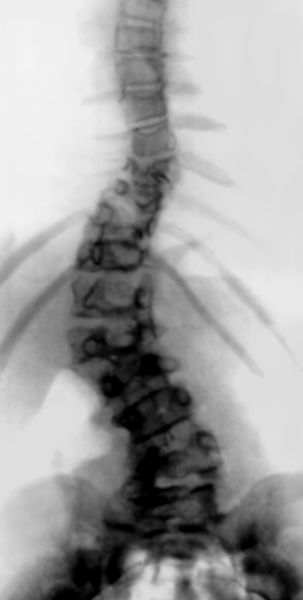 рентгенограмма позвоночника (прямая проекция), локальное боковое искривление позвоночника связано с пороком развития позвонков (полупозвонки)">
рентгенограмма позвоночника (прямая проекция), локальное боковое искривление позвоночника связано с пороком развития позвонков (полупозвонки)">Рис. 2в). Врожденный сколиоз у больной 10 лет: рентгенограмма позвоночника (прямая проекция), локальное боковое искривление позвоночника связано с пороком развития позвонков (полупозвонки).

Рис. 4г). Диспластический сколиоз у девочки 12 лет: вид сзади (самокоррекция деформации).
 вытяжение позвоночника; обе ноги приподняты, треугольник талии заполнен мягкой прокладкой">
вытяжение позвоночника; обе ноги приподняты, треугольник талии заполнен мягкой прокладкой">Рис. 7. Избирательная тренировка ослабленных косых мышц живота при сколиозе: больная находится в положении лежа на боку на наклонно установленной плоскости, что обеспечивает легкое вытяжение позвоночника; обе ноги приподняты, треугольник талии заполнен мягкой прокладкой.

Рис. 5. Проведение функциональной пробы с нагрузкой на мышцы брюшной стенки у больной со сколиозом.
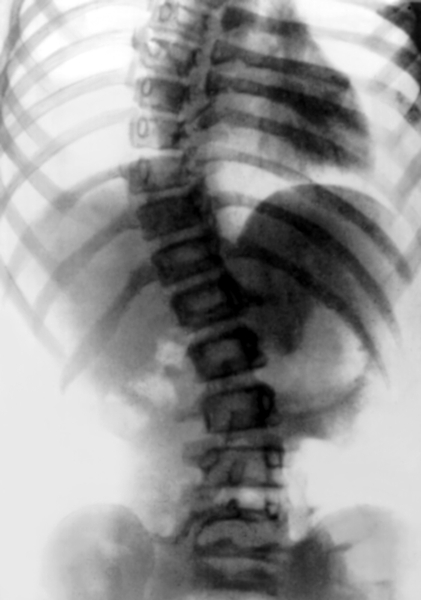
Рис. 4е). Диспластический сколиоз у девочки 12 лет: рентгенограмма позвоночника (прямая проекция) в положении больной лежа.

Рис. 8. Избирательная тренировка пояснично-подвздошной мышцы с помощью эспандера у больной со сколиозом.
Рис. 3б). Больной несовершенным остеогенезом с левосторонним поясничным и правосторонним грудным сколиозом II степени: вид спереди при более глубоком наклоне туловища вперед; отмечается асимметрия мышечного рельефа в поясничном отделе позвоночника.

Рис. 6. Пассивная коррекция бокового искривления позвоночника у больной со сколиозом: под вершину искривления с выпуклой стороны подведен специальный гамак.

Рис. 2а). Врожденный сколиоз у больной 10 лет: вид сзади; небольшое боковое искривление в пояснично-грудинном отделе позвоночника.
 Упражнение, выполняемое на наклонной плоскости с целью тренировки мышц туловища при сколиозе">
Упражнение, выполняемое на наклонной плоскости с целью тренировки мышц туловища при сколиозе">Рис. 11а). Упражнение, выполняемое на наклонной плоскости с целью тренировки мышц туловища при сколиозе.

Рис. 3а). Больной несовершенным остеогенезом с левосторонним поясничным и правосторонним грудным сколиозом II степени: вид спереди при наклоне туловища вперед; виден реберный горб.
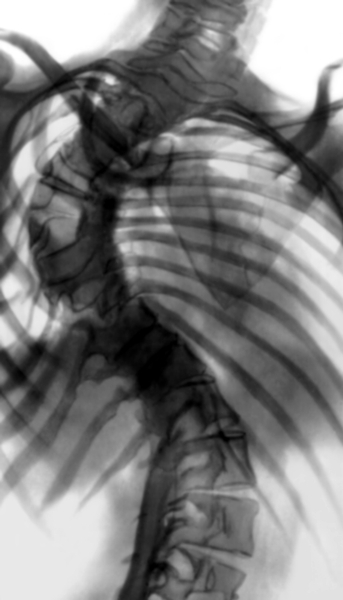
Рис. 18б). Рентгенограмма позвоночника (прямая проекция) при правостороннем грудном сколиозе IV степени после частичной коррекции деформации и заднего спондилодеза.
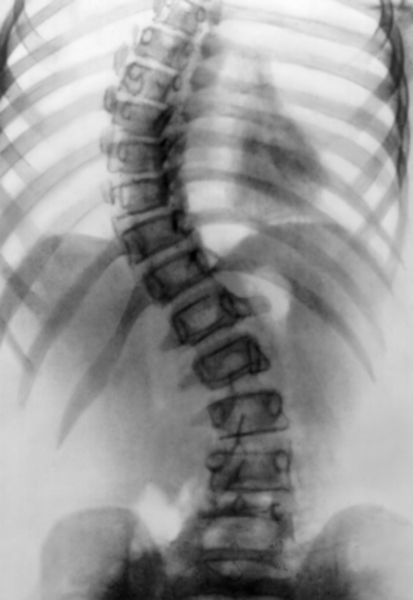
Рис. 4ж). Диспластический сколиоз у девочки 12 лет: рентгенограмма позвоночника (прямая проекция) в положении больной стоя, отмечается увеличение бокового искривления позвоночника.

Рис. 12б). Асимметричное упражнение, направленное на коррекцию бокового искривления позвоночника в грудном отделе.

Рис. 15а). Корригирующее упражнение при сколиозе: отклонение туловища в сторону выпуклости дуги искривления.
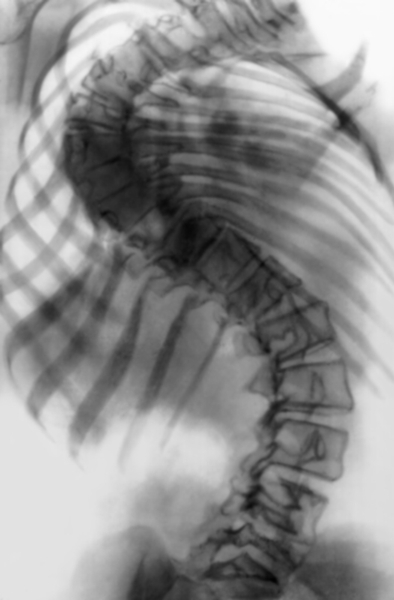
Рис. 18а). Рентгенограмма позвоночника (прямая проекция) при правостороннем грудном сколиозе IV степени до операции.

Рис. 14. Упражнение при сколиозе, направленное на коррекцию торсионных изменений в поясничном отделе позвоночника.
 Тренировка мышц в изометрическом режиме при сколиозе: больная пытается приподнять правой рукой мешок с песком">
Тренировка мышц в изометрическом режиме при сколиозе: больная пытается приподнять правой рукой мешок с песком">Рис. 9. Тренировка мышц в изометрическом режиме при сколиозе: больная пытается приподнять правой рукой мешок с песком.
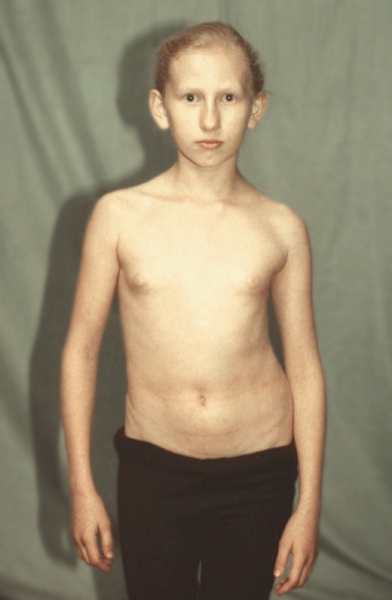
Рис. 4а). Диспластический сколиоз у девочки 12 лет: вид спереди.

Рис. 11б). Упражнение, выполняемое на наклонной плоскости с целью тренировки мышц туловища при сколиозе.

Рис. 16. Асимметричное дыхательное упражнение при сколиозе: под вершину искривления помещен специальный гамак (пассивная коррекция искривления).

Рис. 4б). Диспластический сколиоз у девочки 12 лет: вид сбоку.
II
Сколио́з (scoliosis; греч. skoliōsis искривление)
дугообразное искривление позвоночника во фронтальной плоскости.
Сколио́з анталги́ческий (s. antalgica) — см. Сколиоз рефлекторно-болевой.
Сколио́з невроге́нный (s. neurogena) — С., обусловленный нарушением функции нервной системы.
Сколио́з паралити́ческий (s. paralytica) — С., обусловленный односторонним парезом или параличом мышц спины и живота после перенесенного полиомиелита.
Сколио́з профессиона́льный (s. professionalis) — С., развивающийся вследствие систематического пребывания в рабочей позе, характеризующейся статическим напряжением мышц спины преимущественно с одной стороны.
Сколио́з рахити́ческий (s. rhachitica) — С. у ребенка, больного рахитом, обусловленный поражением тел позвонков.
Сколио́з рефлекто́рно-болево́й (s. reflectoria dolorosa; син. С. анталгический) — С., обусловленный рефлекторным сокращением мышц спины и живота на стороне, противоположной локализации патологического процесса, сопровождаемого болью.
Сколио́з рубцо́вый (s. cicatricalis) — С., обусловленный односторонней рубцовой контрактурой мягких тканей спины после их воспаления, травмы пли в результате хирургического вмешательства.
Сколио́з S-обра́зный (s. S-formis) — С., при котором какой-либо отдел позвоночника искривлен в одну сторону, а выше- или нижележащий отдел — в противоположную.
Сколио́з спасти́ческий (s. spastica) — С., обусловленный односторонним центральным параличом мышц спины и живота.
Сколио́з стати́ческий (s. statica) — С., обусловленный систематической односторонней статической нагрузкой на мышцы спины и живота (например, профессиональный или функциональный С.).
Сколио́з травмати́ческий (s. traumatica) — С., обусловленный травмой позвоночника.
Сколио́з травмати́ческий втори́чный (. s. traumatica secundaria) — С. т., развивающийся на почве вызванных травмой изменений в теле позвонка, обусловливающий его неправильный рост и раннее синостозирование апофизов.
Сколио́з травмати́ческий перви́чный (s. traumatica primaria) — С. т., развившийся непосредственно после переломовывиха позвоночника.
Сколио́з функциона́льный (s. functionalis) — С., развивающийся как компенсаторное приспособление при укорочении нижней конечности.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг.